ВВЕДЕНИЕ
На сегодняшний день во многих странах мира проблема депрессивных расстройств приобретает все более драматичный характер, в связи с нарастающим числом больных, тяжестью медикодемографических и социально-экономических последствий, стойкой утратой трудоспособности, высоким суицидальным риском, а также слабой эффективностью лечебных и профилактических мероприятий в противостоянии с COVID-19 [1-4]. Данные официальной медицинской статистики свидетельствуют, что в среднем по Российской Федерации показатель общей распространенности нарушений депрессивного спектра составлял к 2020 г. 1486,0 случаев на 100 тыс. чел., а среди подростков 80,3 случая на 100 тыс. чел. [5]. Социально-географические особенности азиатской части России (огромные просторы при низкой плотности населения, неразвитость средств транспорта и связи, недостаточная обеспеченность врачами периферийного здравоохранения при наличии крупных медицинских центров профилирующего направления с высококвалифицированными специалистами) компенсировались алгоритмами эшелонированной медико-санитарной помощи [6, 7]. В связи с экономическими реформами резко сократилось финансирование здравоохранения, что значительно снизило помощь удаленным регионам со стороны центральных клиник. В условиях пандемии только телемедицина может взять на себя задачу тотальной помощи практическому здравоохранению, поскольку основное предназначение телемедицины – обслуживание населения, проживающего вдали от медицинских центров. Дальний Восток с его смешанным населением (коренное население и переселенцы нескольких волн), широким спектром климатических и биогеохимических условий, своеобразной демографической обстановкой является уникальным полигоном для проведения социально-психологических, эпидемиологических и медико-генетических исследований с применением новых информационных технологий и телемедицины [6, 8, 9, 10, 11].
МАТЕРИАЛЫ И МЕТОДЫ
Методы телепсихиатрии развивают идеологию "единого информационного пространства" и решают проблемы охраны психического здоровья в удаленных районах [12, 13]. Методологической основой организации ЕМИП системы здравоохранения территории являются структура и перечень требований, соответствующих информационному пространству региона [8, 10, 12]. Оснащенные информационными системами для обеспечения лечебно-диагностического процесса ЛПУ выходят на качественно иной уровень, объединившись в рамках единого информационного пространства, причем ЕМИП объединяет медицинские учреждения независимо от их локализации, размеров и специализации [12, 14]. Особенно эффективным это свойство является при вхождении в ЕМИП медицинских учреждений различной иерархии подчинения единому головному учреждению. ЛПУ, входящие в единое информационное пространство, могут работать как совместно, так и группами, входящими в ЕМИП, или по отдельности в соотвествии с решаемыми задачами. МИС могут стать основой при формировании единого информационного пространства множества лечебнопрофилактических учреждений по охране психического здоровья населения во время пандемии [2, 4, 15].
Одной из важных задач реформы систем здравоохранения Дальнего Востока России в ближайшие периоды пандемии COVID-19 является обеспечение равных возможностей в удовлетворении информационных запросов всех лечебнопрофилактических, психолого-консультативных и медико-образовательных учреждений любой ведомственной принадлежности и географического положения. Одним из условий решения этой задачи является постоянный доступ медико-психологических и социально-ориентированных учреждений охраны психического здоровья всех уровней к общим ресурсам разных информационных сетей и, прежде всего, к ресурсам глобальной сети Интернет. Для эффективной деятельности психиатрических служб необходимо создание МИС различных уровней информационно-организационного взаимодействия. Практика показала, что эффективность каждой МИС зависит от медико-географических и организационно-финансовых факторов функционирования в рамках ЕМИП [8, 10, 16]. В идеале должна быть предоставлена возможность взаимодействия мобильного рабочего места в реальном времени независимо от местоположения МИС. Особую роль в профилактике нарушений депрессивного спектра среди подростков в период пандемии играет их более продвинутое отношение в сравнении со старшими возрастными категориями населения. Снижение ощущения своей изоляции от мира – один из важных эффектов распространения телемедицины, телепсихологии и телепсихиатрии не только в условиях самоизоляции, но и в традиционно малонаселенной местности удаленных территорий Приамурья (дачи, одиночные и редкие малонаселенные пункты, поселения, разъезды, блок-посты, охраняемые промышленные, военные и транспортные объекты, сельские аэродромы, метеостанции и пр.). Изоляция как профессиональная, так и социальная, может быть существенным источником недовольства этой категории населения, вся трудовая и бытовая жизнедеятельность которого связана с подобными условиями. Эффективное применение телепсихологии и телепсихиатрии, предположительно, должно привести к снижению чувства собственной изолированности и одиночества, предупреждению эмоционального выгорания в период пандемии.
РЕЗУЛЬТАТЫ
В Хабаровске на базе Дальневосточного государственного медицинского университета (ДВГМУ) был создан Телемедицинский центр (ДВТМЦ). Он работает с января 2001 г. Целью деятельности ДВТМЦ является внедрение в систему здравоохранения телемедицинских технологий путём привлечения профессорско-преподавательского состава университета к дистанционным медицинским консультациям. Задачами ДВТМЦ являются содействие созданию дальневосточной телемедицинской сети и продвижение телемедицинских услуг в практику здравоохранения всего Дальневосточного округа [10, 17]. Телемедицинский центр проводит, как правило, отсроченные телемедицинские консультации для лечебных учреждений Дальневосточного федерального округа. Основной целью создания Краевого телепсихиатрического центра является повышение доступности и качества оказания высококвалифицированной консультативно-диагностической помощи медико-психологическому персоналу и пациентам учреждений здравоохранения Хабаровского края на основе создания телепсихиатрической информационной среды региона с последующей интеграцией в телекоммуникационную среду Дальнего Востока и Российской Федерации. В рамках создания единой телекоммуникационной среды психолого-наркологического здравоохранения могут быть реализованы отсроченные телепсихиатрические консультации высококвалифицированными специалистами здравоохранения Российской Федерации и Хабаровского края, а также зарубежными специалистами; обмен специализированной психолого-медицинской информацией в административных и профилактических целях; организация дистанционного обучения психологов, наркологов, психиатров, врачей общей практики, школьных врачей, провизоров, средних медицинских и фармацевтических работников. Внедрение в работу учреждений здравоохранения Хабаровского края психиатрического профиля унифицированных электронных форм медико-психологической документации и электронного документооборота, организация обмена информацией между учреждениями здравоохранения Хабаровского края и центрами клинической фармакологии ДВГМУ, Института повышения квалификации специалистов здравоохранения по контролю распространения депрессий в периодд эпидемии, выявления побочного действия лекарств, в том числе транквилизаторов, будет способствовать улучшению координации и эффективному взаимодействию учреждений здравоохранения в сфере телепсихиатрии. Экономическая эффективность состоит в достижении в регионе медико-социальных показателей при расходах существенно меньших, чем потребовалось бы при получении тех же показателей традиционными методами без использования телепсихиатрических технологий. В частности, оптимизация расходов достигается за счет преобразования и расширения объема первичной психологической и медико-санитарной помощи в соответствии со стандартами ее оказания, виды и характер которых соответствуют уровню заболеваемости, потребностям и ожиданиям населения; оптимизации использования квот на лечение граждан в федеральных медицинских центрах, выделяемых Министерством здравоохранения и социального развития РФ. Информационные ресурсы ХКЦ НИТ ТОГУ позволили создать метаинформационный портал «ПСИХОЛОГ-ДВ», построенный на технологии прямого авторского управления содержанием; обеспеченный программно-техническим сопровождением; организационно готовый для внедрения системы медико-психологического контроля здоровья населения с функциями информации по проблемам психологии, наркологии, экологической психологии и медико-психологического образования [8, 10, 17-27]. С учетом опыта ДВЦТМ и использования информационных ресурсов ХКЦ НИТ ТОГУ на базе Хабаровской краевой психиатрической больницы функционирует региональная телепсихиатрическая сеть (рис. 1).
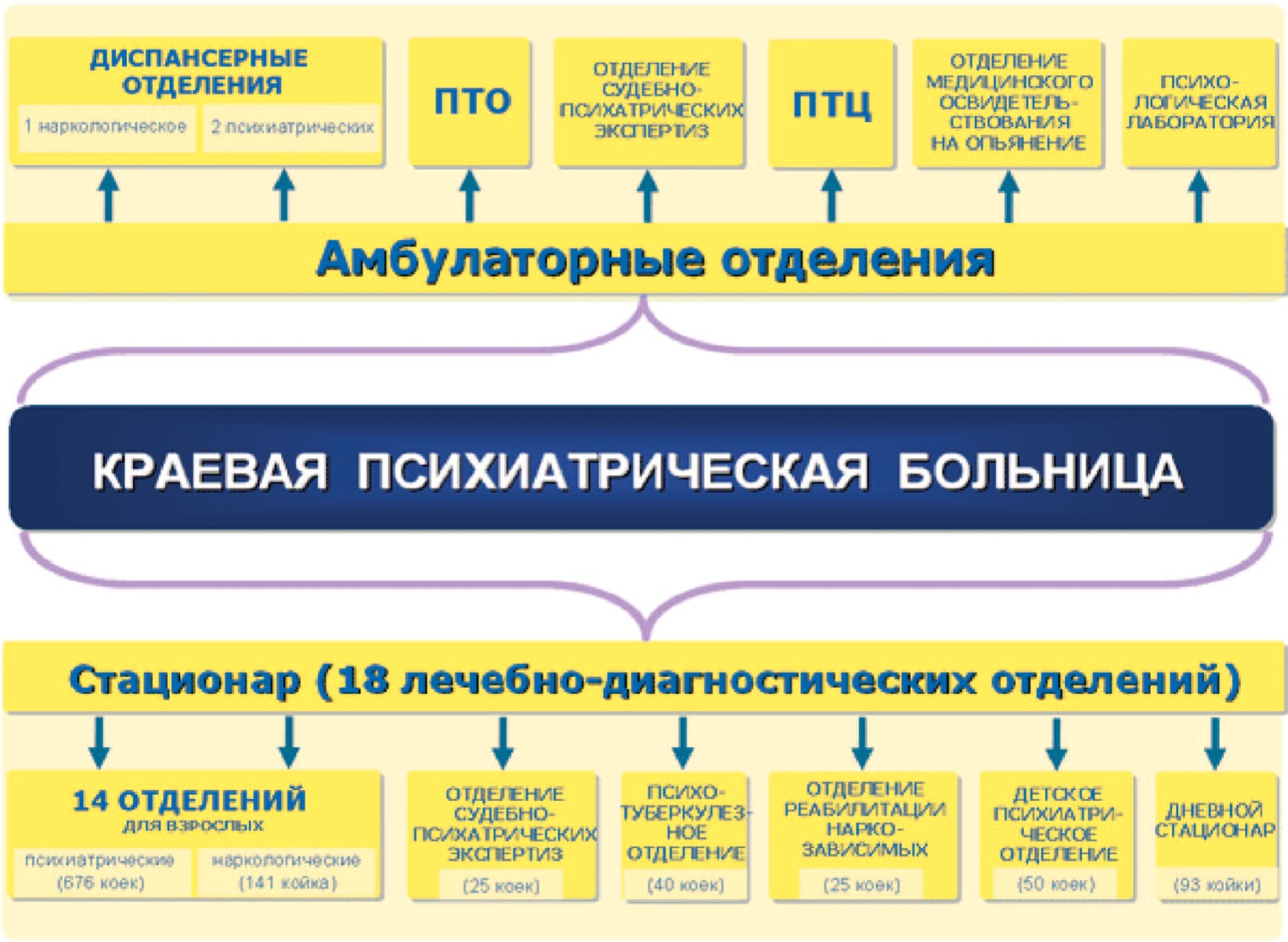
Рис. 1. Структура региональной телепсихиатрической сети
Fig. 1. Structure of regional telepsychiatric network
ОБСУЖДЕНИЕ
Дальневосточный Федеральный Округ (ДФО) имеет свои социально-географические отличия от центральных округов России. Это, прежде всего, значительная удалённость от центра, малонаселённость, особенно северных районов округа, неразвитость транспортных магистралей и средств связи. Располагаясь на окраине России, Дальневосточный Федеральный Округ, как никакой другой, испытывает недостаток квалифицированных медицинских кадров, особенно в сельской местности и в северных районах. Эти особенности побуждают к развитию телемедицинских сетей и технологий не в угоду модному новшеству, а из необходимости. При этом используется главным образом комплексный вариант организации сети МИС [10, 16]. Освоение телемедицинских технологий в ДФО осложняется такими факторами, как недостаток средств на приобретение современной компьютерной техники (большая часть регионов округа является дотационной), слабая компьютерная грамотность врачей, особенно ранних выпусков 90-х годов прошлого столетия. Учёт объективных экономических и социальных факторов развития ДФО определил выбор адекватных телемедицинских технологий для практической психиатрии и психотерапии – это не слишком дорогие и доступные населению округа телемедицинские консультации в отсроченном режиме [11]. Отставание Приамурья Дальнего Востока от центральных областей России и развитых регионов Урала и Сибири кроется также и в человеческом факторе. Это и мировоззрение руководящих работников здравоохранения в округе, и низкий процент врачей высокой квалификации, владеющих компьютерными технологиями, и слабая информированность населения о новых формах оказания медицинских услуг [10]. Концепция телепсихиатрии содержит основные направления применения традиционных телемедицинских технологий (консультация, теленаставничество, телемониторинг, совещания, симпозиумы, лекции, семинары), но направлена также на необходимость создания специализированных телемедицинских психиатрических центров (ТМПЦ) на федеральном, окружном, региональном и районном уровнях. Возникает проблема разработки некоторого множества показателей, нормирующих такого рода сочетания и пригодных для задач дистанционного психодиагностического контроля. Задача информационного моделирования, например, при профессиональном клиринге заключается в том, чтобы из всего многообразия факторов выбрать и логически обосновать некий конечный набор, который необходим и достаточен для определения уровня психологической безопасности с учетом масштабов исследования, специфики профессии, факторов риска и эргономических условий конкретного рабочего места, специализации медикопсихологического персонала на местах, данных генотипирования, динамики взаимодействия сотрудников и членов их семей между собой и т.д. [8, 9, 11, 28-31].
Обсудим более подробно перспективные модели и алгоритмы организации дистанционной психологической помощи в регионе на примере Хабаровского края, занимающего значительную часть территории округа, географически и логистически находящегося в его центре и граничащего практически со всеми прочими субъектами ДФО. Целевой отраслевой программой поэтапного развития телемедицины и телемедицинских технологий на Дальнем Востоке было предусмотрено создание на первом этапе единой телемедицинской информационной системы на базе оптоволоконных сетей в рамках Хабаровской краевой научно-образовательной информационной сети [8]. Наряду с обеспечением врачей-психиатров, наркологов и сотрудников органов управления медико-психиатрических служб края современными информационно-телекоммуникационными средствами для оказания и получения высококвалифицированной консультативно-диагностической помощи по экстренным и плановым показаниям на догоспитальном, госпитальном этапах лечения и этапе долечивания больных, телепсихиатрическая сеть позволяет сократить финансовые затраты на этапах лечебно-диагностического процесса (интенсивное лечение, восстановительное лечение, лечение больных хроническими заболеваниями, медико-социальная помощь) и повысить качество и доступность оказания высококвалифицированной консультативно-диагностической медицинской и психиатрической помощи даже на уровне удаленных ЛПУ. В организационно-методологическом плане такие возможности в регионе имеет только Хабаровская краевая психиатрическая больница. Телемониторинг психического здоровья населения для групп с повышенным риском антропогенных и техногенных аварий и катастроф может осуществляться с помощью различных технических средств и комплексов: стационарные телепсихологические центры и пункты, мобильные телепсихологические лаборатории, специализированное диагностическое оборудование, дистанционная диагностика и консультирование и пр. [17, 20, 24]. Особое значение должно уделяться населению не только из различных групп риска, но пограничных с психиатрическими заболеваниями, склонных к алкогольной и наркотической зависимости, генетически предрасположенных к агрессии, психосоматическим и прочим расстройствам [8, 14, 26, 28]. Телепсихологический депозитарий предоставляет гражданам возможности аккумулировать психологические и медицинские данные (электронная история болезни, включая медицинские изображения и субклиническую информацию) в индивидуальном «информационном сейфе» с возможностью доступа к этим данным пациента и уполномоченного им психолога из любой географической точки постоянного или временного пребывания [11, 22]. Технические средства для этой цели – базовый телепсихологический терминал, индивидуальные средства телепсихологического контроля состояния здоровья с полной защитой персональных данных.
ВЫВОДЫ
Изучение психологических и социальных аспектов взаимодействия человека и компьютера, а также поиск эффективности методов применения информационных технологий приобретают особую актуальность. Разнообразие социально-экономических, климато-географических, транспортно-коммуникационных и прочих инфраструктурных условий, в которых может оказаться потенциальный больной, в ряде случаев не позволяют в полной мере реализовать его право на получение соответствующей медицинской помощи в нужном месте в нужное время, несмотря на наличие системы здравоохранения. Возникает необходимость объединения усилий естественных, технических и общественных наук для обеспечения в приемлемом виде этого важнейшего права человека. В определенной мере информационной и технологической базой такого объединения является новое междисциплинарное направление – телемедицина. Особо актуально решение подобных проблем для удаленных регионов, в которых, помимо перечисленных проблем социально-медицинской инфраструктуры, существует еще и достоверно повышенный риск социально значимой психической заболеваемости. При этом по сравнению с центральными регионами значительно возрастает показатель т.н. «запущенности» и хронизации психиатрических заболеваний в период пандемии. Биотелеметрические исследования жизнедеятельности организма в удаленных регионах стали основой дальнейшего преобразования в телепсихиатрические технологии. Телепсихиатрические центры формируются в первую очередь на базе крупных медучреждений в столицах федеральных округов, регионов, крупных городах. Телепсихиатрические пункты, решающие более скромные профилактические задачи, оборудуются в больницах районных центров. Рассмотренные организационно-методологические подходы к использованию информационных технологий для мониторинга психического здоровья и профилактики расстройств депрессивного спектра во время пандемии COVID-19 особенно актуальны для подрастающего поколения Приамурья, прежде всего представителей коренных малочисленных народов Севера и Приамурья.
ЛИТЕРАТУРА
- Левкова Е.А., Савин С.З., Сепиашвили Р.И. Короновирусная инфекция: мифы и реальность. Вестник последипломного медицинского образования 2020;(4):29-31. [Levkova Ye.A., Savin S.Z., Sepiashvili R.I. Koronovirusnaya infektsiya: mify i real'nost'. Vestnik poslediplomnogo meditsinskogo obrazovaniya = Bulletin of Postgraduate Medical Education 2020;(4):29-31. (In Russian)].
- Мелёхин А.И. Дистанционная когнитивноповеденческая психотерапия стрессового расстройства, связанного с пандемией COVID. Журнал телемедицины и электронного здравоохранения 2020;(3):3-14. [Meleokhin A.I. Distantsionnaya kognitivnopovedencheskaya psikhoterapiya stressovogo rasstroystva, svyazannogo s pandemiyey COVID. Zhurnal telemeditsiny i elektronnogo zdravookhraneniya = Journal of telemedicine and e-health 2020;(3):3-14. (In Russian)].
- Annis T, Pleasants S, Hultman G, Lindemann E, Thompson JA, Billecke S, Badlani S, Melton G.B. Rapid implementation of a COVID-19 remote patient monitoring program. J Am Med Inform Assoc 2020;27(8):1326-1330. https://doi.org/10.1093/jamia/ocaa097.
- Bokolo A. Jnr. Use of Telemedicine and Virtual Care for Remote Treatment in Response to COVID-19 Pandemic. J Med Syst 2020;44(7):132. https://doi.org/10.1007/ s10916-020-01596-5.
- О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2018 году. М.: Роспотребнадзор, 2019; 191 с. [O sostoyanii sanitarno-epidemiologicheskogo blagopoluchiya naseleniya v Rossiyskoy Federatsii v 2018 godu. Gosudarstvennyy doklad. Moscow: Federal'naya sluzhba po nadzoru v sfere zashchity prav potrebiteley i blagopoluchiya cheloveka 2019; 191 s. (In Russian)].
- Левкова Е.А., Мотрич Е.Л., Посвалюк Н.Э., Савин С.З. Особенности медикодемографической ситуации в Приамурье. Здравоохранение Дальнего Востока 2013; (2):124-127. [Levkova Ye.A., Motrich Ye.L., Posvalyuk N.E., Savin S.Z. Osobennosti mediko-demograficheskoy situatsii v Priamur'ye. Zdravookhraneniye Dal'nego Vostoka = Healthcare of the Far East 2013;(2):124-127. (In Russian)].
- Чуркин А.А., Житникова Л.М., Благовидова О.Б. К вопросу охраны психического здоровья в первичной медицинской сети. Российский психиатрический журнал 2009;(1):19-23. [Churkin A.A., Zhitnikova L.M., Blagovidova O.B. On the issue of mental health protection in the primary medical network. Rossiyskiy psikhiatricheskiy zhurnal = Russian psychiatric journal 2009;(1):19-23. (In Russian)].
- Бурков С.М., Житникова Л.М., Савин С.З., Посвалюк Н.Э. Моделирование региональных инфокоммуникационных систем 2009; 286 с. [Burkov S.M., Zhitnikova L.M., Savin S.Z., Posvalyuk N.E. Modelirovaniye regional'nykh infokommunikatsionnykh sistem. Vladivostok: Dalnauka 2009; 286 s. (In Russian)].
- Полумиенко С.К., Савин С.З., Турков С.Л. Информационные модели и методы принятия решений в региональных эколого-экономических системах. Владивосток: Дальнаука, 2007; 376 с. [Polumiyenko S.K., Savin S.Z., Turkov S.L. Informatsionnyye modeli i metody prinyatiya resheniy v regional'nykh ekologoekonomicheskikh sistemakh. Vladivostok: Dal'nauka 2007; 376 s. (In Russian)].
- Посвалюк Н.Э., Ступак В.С., Казеннов В.Е., Косых Н.Э., Савин С.З. Социально-экономические аспекты развития телемедицинских сетей на Дальнем Востоке. Хабаровск: ВЦ ДВО РАН 2010; 218 с. [Posvalyuk N.E., Stupak V.S., Kazennov V.Ye., Kosykh N.E., Savin S.Z. Sotsial'no-ekonomicheskiye aspekty razvitiya telemeditsinskikh setey na Dal'nem Vostoke. Khabarovsk: Vychislitel'nyy tsentr DVO RAN 2010; 218 s. (In Russian)].
- Казеннов В.Е., Когут Б.М., Крыжановский С.П., Савин С.З., Смагин С.И. Перспективы создания телемедицинской сети Медцентра ДВО РАН. Вестник ДВО РАН 2007;(1):81-85. [Kazennov V.Ye., Kogut B.M., Kryzhanovskiy S.P., Savin S.Z., Smagin S.I. Perspektivy sozdaniya telemeditsinskoy seti Medtsentra DVO RAN. Vestnik DVO RAN = Vestnik FEB RAS 2007;(1):81-85. (In Russian)].
- Гончаров Н.Г., Гулиев Я.И., Гуляев Ю.В., Кавинская Ю.М., Каменщиков А.А., Олейников А.Я., Хаткевич М.И. Вопросы создания Единого информационного пространства в системе здравоохранения РАН. Информационные технологии и вычислительные системы 2006;(4):74-83. [Goncharov N.G., Guliyev YA.I., Gulyayev YU.V., Kavinskaya YU.M., Kamenshchikov A.A., Oleynikov A.YA., Khatkevich M.I. Voprosy sozdaniya Yedinogo informatsionnogo prostranstva v sisteme zdravookhraneniya RAN. Informatsionnyye tekhnologii i vychislitel'nyye sistemy 2006;(4):74-83. (In Russian)].
- Кобринский Б.А. Телемедицина в системе практического здравоохранения. М.: МЦФЭР 2002;176 с. [Kobrinskiy B.A. Telemeditsina v sisteme prakticheskogo zdravookhraneniya. M.:MTSFER 2002; 176 s. (In Russian)].
- Владзимирский А.В. Применение телемедицинских технологий в неврологии – исторический аспект. Журнал телемедицины и электронного здравоохранения 2020;(3):24-30. [Vladzimirskiy A.V. Primeneniye telemeditsinskikh tekhnologiy v nevrologii – istoricheskiy aspekt. Zhurnal telemeditsiny i elektronnogo zdravookhraneniya = Journal of telemedicine and e-health 2020;(3):24-30; https://doi.org/10.29188/2542-2413-2020-6-3-24-30. (In Russian)].
- Madhavan G. Telepsychiatry in intellectual disability psychiatry: literature review. BJPsych Bull 2019;43(4):167–173. https://doi.org/10.1192/bjb.2019.5
- Гаспарян С.А. Классификация медицинских информационных систем. Врач и информационные технологии 2005;(3):21–28. [Gasparyan S.A. Klassifikatsiya meditsinskikh informatsionnykh siste. Vrach i informatsionnyye tekhnologii = Physician and information technology 2005;(3):21–28. (In Russian)].
- Кривошеев И.А., Левкова Е.А., Логинов И.П., Савин С.З. Телемедицинские технологии для организации работы психиатрических служб в удаленных районах Приамурья. Хабаровск: ВЦ ДВО РАН 2015; 37 с. [Krivosheyev I.A., Levkova Ye.A., Loginov I.P., Savin S.Z. Telemeditsinskiye tekhnologii dlya organizatsii raboty psikhiatricheskikh sluzhb v udalennykh rayonakh Priamur'ya. Khabarovsk: VC DVO RAN 2015;37 s. (In Russian)].
- Chong J, Moreno FA. Feasibility and acceptability of clinic-based telepsychiatry. Health 2012;(18):297-304.
- Deslich S, Stec B., Tomblin S., Coustasse A. Telepsychiatry in the 21st Century: Transforming Healthcare with Technology. Perspective in Health Information Management. Perspect Health Inf Manag 2013;(10):1-17.
- Dongier M, Tempier R, Lalinec-Michaud M, Meunier D. Telepsychiatry: psychiatric consultation through two-way television; a controlled study. Can. J. Psychiatry 1986;(31):32-34.
- Frueh BC, Monnier J, Elhai JD, Grubaugh AL, Knapp RG. Telepsychiatry Treatment Outcome Research Methodology: Efficacy Versus Effectiveness. Telemedicine Journal and e-Health 2004;10(4):455-8. https://doi.org/10.1089/tmj.2004.10.455.
- Hilty D.M., Ferrer D.C., Parish M.B., .Johnston B., Callahan E. J., Yellowlees P.M. The Effectiveness of Telemental Health: A Review. Telemedicine and e-Health 2013;19(6):444-454.
- Hilty DM, Sunderji N, Suo S, Chan S, McCarron RM. Telepsychiatry and other technologies for integrated care: evidence base, best practice models and competencies. International Review of Psychiatry 2018;30 (6):292-309. https://doi.org/10.1080/09540261.2019.1571483.
- Hilty DM, Marks SL, Urness D, Yellowlees PM, Nesbitt TS. Clinical And Educational Telepsychiatry Applications: A Review. Canadian Journal of Psychiatry 2004;49(1):12-23. https://doi.org/10.1177/070674370404900103.
- Grady B. Promises and limitations of telepsychiatry in rural adult mental health care. World Psychiatry 2012;(11):199-201.
- Krupinski E.A., Bernard J. Standards and Guidelines in Telemedicine and Telehealth. Healthcare 2014;(2):74-93.
- Lalor E., Brown M., Cranfield E. Telemedicine: its role in speech and language management for rural and remote patients. ACQ Speech Pathol Aus 2000;(2):54-55.
- Malhotra S., Chakrabarti S., Shah R. Telepsychiatry: Promise, potential, and challenges. Indian J Psychiatry 2013;55(1):3-11. https://doi.org/10.4103/0019-5545.105499.
- Moreno FA, Chong J, Dumbauld M, Humke S, Byreddy S. Use of Standard Webcam and Internet Equipment for Telepsychiatry Treatment of Depression Among Underserved Hispanics. Psychiatric Services 2012;17-24 .
- Shore JH, Savin DM, Novins D. Cultural aspects of telepsychiatry. Journal of Telemedicine and Telecare 2006;12(3):116-121.
- Wagnild G, Leenknecht C. Psychiatrists’ satisfaction with telepsychiatry. J. Telemedicine and e-Health 2006;12:546-551.





































