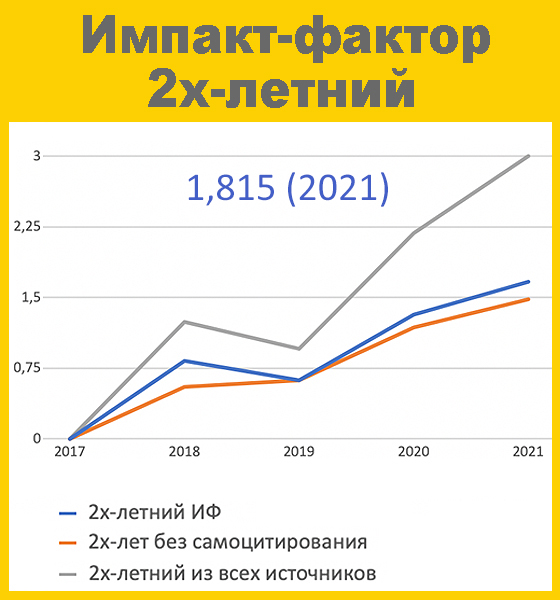
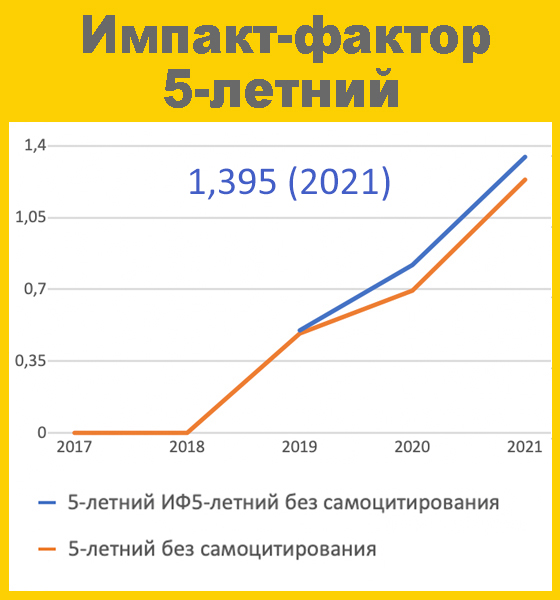
Спонтанная организация телемедицинской сети – какой опыт можно извлечь?
 7233
7233 Существует огромное количество научно-практических публикаций на тему использования телемедицины и связанных с этим факторов. Реалии сегодняшнего дня таковы, что мы должны полностью отказаться от таких слов, как «пилотный проект», «на стадии разработки», «апробация» и т.д. Напротив, мы должны говорить о полномасштабных телемедицинских службах и сервисах, развернутых на основе бизнес-планирования, использующих в своем менеджменте стратегии управления, оценки и мониторингa качества с целью достижения устойчивого развития.
Телемедицина постоянно эволюционирует в различных сферах здравоохранения согласно имеющимся локальным приоритетам и программам финансирования в условиях определенных правил и культур. Сегодня мнение о том, что телемедицина является неотъемлемой частью медицинской практики, считается общепринятым [1]. Один из наиболее ярких примеров здесь – телерадиология. Лишь в отдельных развивающихся странах, где цифровые технологии лучевых исследований до сих пор являются новшеством, редко можно услышать данный термин [2].
Что является необходимым условием для развития телемедицинских сервисов? P.M.Yellowees еще в 1997 г. сформулировал и обосновал семь основных принципов и факторов успеха построения телемедицинской системы [3-4]. Позднее их число возросло до восемнадцати за счет детального развития вопросов оптимальной стратегии, организации управления, безопасности, нормативно-правовых основ, а также – решений в сфере технологий и инфраструктуры [5].
Но что случается, если организация телемедицинской службы происходит незапланированно и спонтанно? Обеспечен ли в таком случае провал из-за несоблюдения необходимых шагов по планированию и внедрению системы? Или такая спонтанность признак нарастающей готовности врачей ежедневно использовать информационные технологии – даже такие элементарные как мобильные телефоны – как для блага пациентов, так и для оптимизации собственной работы? В данной статье мы проанализируем две телемедицинских сети на основе смартфонов и мобильной телефонии, которые возникли спонтанно, без предварительного планирования.
МЕСТО ДЕЙСТВИЯ
Оба телемедицинских сервиса начали свою работу в провинции Квазулу-Натал (ЮАР). В их работе принимали участие сотрудники местной медицинской школы и врачи из государственных больниц. Указанные медицинские организации обслуживают порядка 85,0% населения провинции; при этом во многих районных больницах наблюдается нехватка кадров по разным специальностям. Дополнительно отметим, что в государственных медицинских организациях врачам платят за месяц работы, но не за каждого пациента. В Квазулу-Натал в течение 12 лет уже существовали незначительные телемедицинские инициативы [6]. Также повсеместно используется образовательная система, основанная на проведении видеоконференций [7].
СЛУЧАЙ №1. МОБИЛЬНАЯ ТЕЛЕДЕРМАТОЛОГИЯ
В дерматологическом отделении медицинской школы им. Нельсона Манделы методом синхронной теледерматологии начали пользоваться еще в 2003 г. Сотрудники 4 районных больниц регулярно проводили телеконсультации с дерматологами указанной медицинской школы или центрального госпиталя Инкоси Алберт Литули (г. Дурбан). Эти процедуры предотвратили 70,0% поездок пациентов в Дурбан и обратно, каждая из которых занимала несколько дней [6].
В 2000-2008 гг. предпринимался ряд попыток развернуть асинхронную теледерматологическую платформу (которая позволяла бы накапливать данные пациентов для дальнейшего анализа и консультирования). Однако эта деятельность обернулась чередой неудач ввиду отсутствия доступа к Интернету в больницах. Врачи-абоненты вынуждены были отправлять электронные письма с информацией об истории болезни, клинических результатах, а также прикрепленные фотографии во вне рабочее время, пользуясь домашними компьютерами и Интернет-доступом. Лишь позднее, в 2013 г. дерматологи-консультанты стали сообщать о получении от «подопечных» коллег и сельских врачей клинических случаев с фотографиями, сделанными посредством смартфонов или планшетных персональных компьютеров. Эксперты отвечали коллегам также с помощью мобильных телефонов или компьютеров, осознавая, что дистанционная работа означает отсутствие необходимости проводить амбулаторный прием или, тем более, госпитализировать пациента без явной необходимости.
Что же изменилось? Ответ прост – технологии и культура. Люди начали широко использовать смартфоны, что, в совокупности со снижением стоимости передачи данных, позволило пользоваться мобильным Интернетом и увеличило осведомлённость медицинских работников о возможностях обмена изображениями и данными (в том числе через социальные сети). Врачи непреднамеренно выяснили, что они могут создать асинхронный теледерматологический сервис, который будет удовлетворять потребности как медицинского персонала, так и непосредственно пациентов. Данная телемедицинская система не была запланировала, однако в настоящее время активно развивается.
СЛУЧАЙ №2. ТЕЛЕМЕДИЦИНА В КОМБУСТИОЛОГИИ
В центральном госпитале провинции КвазулуНатал имеется три отделения комбустиологии, в общей сложности включающие 112 койко-мест. По различным оценкам, в год в данной административной единице от 7000 до 30000 человек получают ожоги, что обуславливает необходимость наличия минимум 475 койко-мест [8]. В общих хирургических стационарах неохотно оказывают помощь пациентам с ожогами. Можно сказать, что сложившейся практикой являются неоправданные или пролонгированные направ-ления пострадавших в комбустиологические отделения. У взрослых пациентов подобная неэффективная логистика отмечается в 40,0% случаев, у детей – в 30,0%. Кроме того, врачи, которые не работают с ожогами систематически, имеют тенденцию переоценивать область и глубину повреждения [8]. Комбустиологическое отделение больницы г. Дурбан установило правила перевода пациентов из иных медицинских организаций, которые включают обязательное предварительное обсуждение оснований для госпитализации с направляющим врачом по телефону; в процессе также решаются вопросы наличия свободных койко-мест и общей логистики. Отметим, что бумажный протокол каждой беседы-согласования записывают и сохраняют в архиве больницы.
С другой стороны, у ведущих клинических работников не всегда есть возможность присутствовать при перевязках. Поэтому врачи-ординаторы проводят фотосъемку мест болезни при помощи мобильных телефонов, а затем обсуждают эти изображения со старшими коллегами. Данные пациентов при этом не транслируются, а изучаются непосредственно на дисплеях смартфонов, но эта практика, успешно осуществляющаяся уже более трех лет, позволяет качественно и быстро принимать клинические решения, например, о готовности к трансплантации кожи. Вслед за врачами данную практику взяли на вооружение и медицинские сестры. В отсутствие врача они также фотографируют ожоговые поверхности на смартфоны, а затем обсуждают с врачами процесс репарации и дальнейшее лечение.
В середине 2014 г. было принято решение о более масштабном телемедицинском взаимодействии. Врачи, планировавшие переводить своих пациентов в комбустиологические отделения, должны были после предварительной беседы по телефону (но до принятия решения о транспортировке) отправлять фотографии ожоговых повреждений врачу-эксперту. Обычно для этого использовались мультимедийные сообщения (MMS); итоговое клиническое решение о целесообразности перевода и тактике лечения направляли в виде текстового сообщения (SMS). Отметим, что довольно часто и абонент, и консультант использовали «WhatsApp» – кросс-платформенное приложение для смартфонов, позволяющее обмениваться сообщениями. Если госпитализация пациента в специализированное отделение была не показана, то врачу-абоненту предоставляли рекомендации по лечению и уходу, а также предлагали регулярно направлять фотографии мест болезни после непосредственного начала лечения. В ноябре 2014 г. была создана база данных для хранения фотографий и данных пациента на момент телеконсультации и/или поступления в комбустиологическое отделение. В настоящее время эта база защищена паролем и находится на ноутбуке ответственного врача-консультанта. Также доступ к ней можно получить по внутренней сети больницы (при наличии пароля).
В этом случае предварительное планирование отсутствовало. Исключение составил регламент отправки фотографий ожоговых поверхностей перед согласованием перевода пациентов в комбустиологические отделения. Решение о вводе регламента было основано на успешном опыте использования цифровых фотографий во время перевязок, а также – на стремлении улучшить существующую модель организации логистики пациентов, заключающуюся в лишь вербальном общении и заполнении бумажной документации при поступлении. Сформированную защищенную базу данных рассматривали как более эффективный способ хранения информации (прежде всего изображений), ее разработка явилась первым шагом в развитии упорядоченной телемедицинской службы.
ОБСУЖДЕНИЕ
Совет специалистов здравоохранения ЮАР (HPCSA) – нормотворческий орган в сфере медицинской практики на национальном уровне – занимался разработкой биоэтических руководств для телемедицинских сетей в течение последних 8 лет. Оба случая спонтанного развития дистанционных сервисов, описанные выше, полностью соответствуют понятийному аппарату документов HPCSA.
В предложенных Советом проектах руководств требуется, чтобы телеконсультации проводились лишь в тех ситуациях, когда существует первичное взаимодействие между врачом и пациентом. Отметим, что данное требование противоречит целям Национальной стратегии электронного здравоохранения [9]. В случае с телекомбустиологией транспортировка пациентов осуществлялась лишь на основании телефонного разговора, то есть без вышеуказанного взаимодействия. Внедрение регламента отправки и дистанционной интерпретации диагностических изображений мест болезни устранило существующее противоречие.
Также в этических руководствах содержится проблематичное требование об обязательном информированном письменном согласии, которое должен подписывать пациент, а копия этого документа должна храниться у врача-абонента и у пациента. Этот же врач должен хранить детальные записи о состояния здоровья пациента и материалы телеконсультаций (как отправленные данные, так и заключения экспертов). Специалист, в свою очередь, должен хранить точные копии отправленных рекомендаций, а также информацию, на основе которой данные рекомендации были сделаны. Остается неизвестным, хранят ли врачи-эксперты, проводящие телеконсультации, точные записи. Можно лишь констатировать, что в случае с телекомбустиологией наличие базы данных и медицинской документация, оформляемой при госпитализации, отвечает вышеуказанному требованию. А врачи-дерматологи, практикующие телемедицину, хранят свои данные на мобильных телефонах или компьютерах.
Проекты руководств HPCSA предписывают шифрование передаваемых медицинских данных, чего явно не происходит в реальных условиях. Кроме того, в случае передачи изображений, врачабонент и врач-эксперт несут ответственность за обеспечение того, чтобы на этапах телемедицинской консультации не происходило критической потери диагностического качества изображений. Остается совершенно не ясным, каким образом каждая из сторон должна выполнять это условие.
Констатируем факт, что две описанные нами спонтанно сформированные телемедицинские сети использовали разные организационные и системотехнические подходы; но в обоих случаях не были соблюдены классические 18 шагов для успешной реализации телемедицинского сервиса или требования руководств Совета [5]. Тем не менее, на данный момент это полностью успешные телемедицинские сети, обеспечивающие целый ряд новых возможностей и преимуществ как для врачей, так и для пациентов. Однако, мы полагаем, что требуется усовершенствование организации и менеджмента описываемых телемедицинских сервисов, приведение их в соответствие с нормативноправовыми документами. С другой стороны, должны быть оспорены и существенно переработаны нереализуемые и неэффективные этические руководства.
Так являются ли «нужды» врача важнейшим фактором для успешной реализации телемедицины?
ЛИТЕРАТУРА
1. Zanaboni P, Wootton R. Adoption of telemedicine: from pilot stage to routine delivery. BMC Med Inform Decis Mak. 2012 Jan 4;12:1.
2. Khodaie M., Askari A., Bahaadinbeigy K. Evaluation of a Very Low-Cost and Simple Teleradiology Technique. J Digit Imaging. 2015 Jun;28(3):295-301.
3. Yellowlees P. Successful development of telemedicine systems—seven core principles. J Telemed Telecare. 1997;3(4):215-22; discussion 222-3.
4. Yellowlees P.M. Successfully developing a telemedicine system. J Telemed Telecare. 2005;11(7):331-5.
5. European Momentum for Mainstreaming Telemedicine Deployment in Daily Practice.http://telemedicine-momentum.eu/wp-content/uploads/2014/05 /Momentum_CSFs_v01_6may2014.pdf.
6. Mars M., Dlova N. Teledermatology by videoconference: Experience of a pilot project. S Afr Fam Pract. 2008; 50:70-70d. 7. Mars M. Building the capacity to build capacity in e-health in sub-Saharan Africa: The KwaZulu-Natal experience. Telemed J e-Health. 2012 JanFeb;18(1):32-7.
8. den Hollander D., Albert M., Strand A., Hardcastle TC. Epidemiology and referral patterns of burns admitted to the Burns Centre at Inkosi Albert Luthuli Central Hospital, Durban. Burns. 2014 Sep;40(6):1201-8.
9. National Department of Health. eHealth Strategy South Africa 2012-2016. http://www.hst.org.za/sites/default/files/eHealth_Strategy_South_ Africa_2012-2016.pdf
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 91.9 кб |