АКТУАЛЬНОСТЬ РАЗВИТИЯ ТЕЛЕМЕДИЦИНСКИХ ТЕХНОЛОГИЙ
В 2024 году, в рамках проекта ЕЦК государственное здравоохранение России должно достигнуть 100% подключения всех структурных подразделений медицинских организаций к региональным централизованным подсистемам телемедицинских консультаций и организовать их проведение [1].
Периодически в средствах массовой информации встречаются публикации о том, как телемедицина успешно развивается либо в отдельном регионе, либо в отдельной медицинской организации. 100%-е подключение, по данным Минздрава РФ, уже достигнуто во всех регионах страны, все подключены к централизованным телемедицинским системам, задача федерального проекта выполнена, и можно почивать на лаврах, что не совсем совпадает с реальностью. Департамент ведомственных систем ГК «ХОСТ» разрабатывает и внедряет ИТ-решения в государственном здравоохранении уже более 15-ти лет, из них более 5-ти – телемедицинские решения [2]. Наши системы проведения телемедицинских консультаций (ТМК), разработанные на платформе Медведь.Телемед, внедрены и функционируют в 10 регионах, включая районы Крайнего Севера, Дальний Восток и европейскую часть России (рис. 1). Также есть успешный опыт внедрения телемедицины в крупной корпорации «Алроса», а также есть регионы, где система уже внедрена, но еще не началась ее промышленная эксплуатация [3].
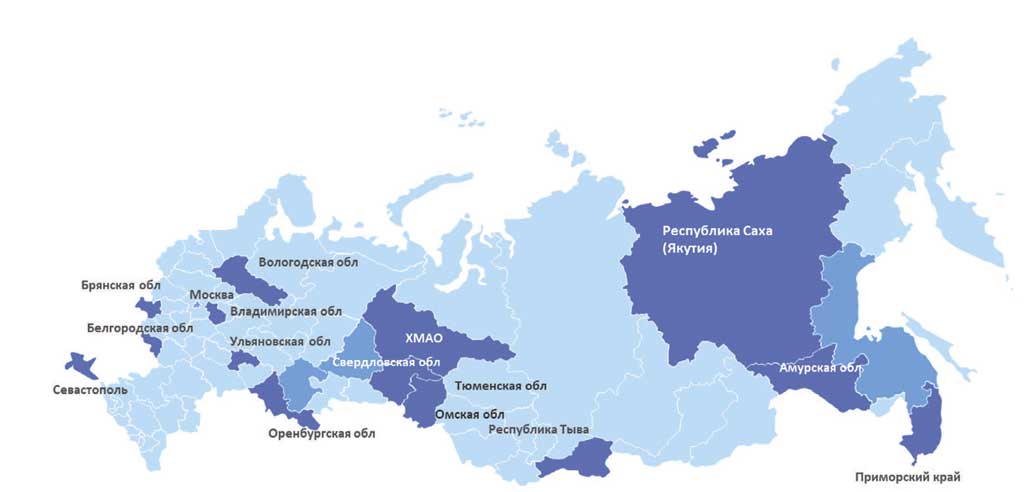
Рис.1. Регионы с внедренной системой ТМК на платформе Медведь.Телемед
Fig. 1. Regions with the TMK system implemented on the Medved.Telemed platform
Уровень внедрения, функциональность решений и особенности использования систем телемедицинских консультаций везде разные, поэтому кроме осуществления технической поддержки, мы регулярно проводим анализ работы пользователей – врачей, пациентов, операторов – в системах, сверяем активность использования приложений с региональной нормативно-правовой базой, относящейся к организации медицинской помощи с применением телемедицины, с территориальной программой государственных гарантий. Проводимый анализ ложится в методологическую основу «лучших практик» по регионам присутствия наших ИТ-решений, которую мы стараемся довести до заказчиков для того, чтобы телемедицинские системы использовались более эффективно. Если информационная система активно используется, значит она долго живет и долго развивается, принося заказчику пользу, а разработчику – материальные выгоды в виде контрактов сопровождения и развития продукта.
Данная обзорная статья написана с той же целью – показать на опыте регионов различия в применении и факторы, влияющие на эффективность использования телемедицинских технологий в государственной медицине – как тормозящие, так и мотивирующие. Кроме того, постараемся привести примеры использования телемедицины, развеять некоторые мифы, которые связывают с дистанционным оказанием медицинской помощи, дать оценку тем или иным организационным инструментам – поскольку понятно, что просто закупка и установка специализированной информационной системы телемедицинских консультаций не гарантирует того, что врачи и пациенты будут ею пользоваться.
ПРЕДПОСЫЛКИ ИСПОЛЬЗОВАНИЯ ТЕЛЕМЕДИЦИНСКИХ ТЕХНОЛОГИЙ
Первый посыл дистанционного взаимодействия врача с пациентом – это решение вопроса доступности врачей узких специальностей – не в каждом регионе, области имеются специалисты редких специальностей, которые могут проконсультировать по тому или иному заболеванию. Нельзя игнорировать сложности логистики – не каждый пациент может доехать до нужного врача для получения квалифицированной помощи (изза удаленности больницы, отсутствия в регионе специалистов необходимой направленности, своей маломобильности и других факторов).
Второй посыл – это удобство для пациента консультироваться с врачом, не выходя из дома, что экономит время, необходимое на посещение лечебного учреждения, а также экономит ресурсы, которые медицинская организация тратит на организацию данного приема (затраты на регистратуру, на кабинет врача и др.).
Продолжительность рабочего времени врача и коэффициент его эффективности (термин, определяющий % рабочего времени, затрачиваемого врачом на непосредственный прием пациентов, применяется в методических рекомендациях Минздрава РФ, целевое значение – 0,923) – величина, не зависящая от того, как врач принимает пациентов – очно или дистанционно. Поэтому, не получится повысить доступность оказания медпомощи только за счет дистанционного приема вместо очного, не меняя сам процесс – необходимо сокращать неэффективное время, которое тратит врач при оказании медпомощи – на подготовку к приему, на документирование его результатов. А в случае проведения ТМК врач тратит время еще и на технические вопросы, связанные с подключением к системе и дистанционным общением с пациентом. То есть, телемедицина, как массовый инструмент, применяемый, прежде всего в первичном звене, не дает экономии времени врача на проведение консультации и установки диагноза пациенту – и это, на наш взгляд, и является основной причиной того, что с 2017 года, когда был принят закон о телемедицине, и по сегодняшний день, взрывного роста использования телемедицинских технологий не наблюдается [4].
ОСОБЕННОСТИ ИСПОЛЬЗОВАНИЯ ТЕЛЕМЕДИЦИНСКИХ ТЕХНОЛОГИЙ В РЕГИОНАХ
Рейтинг по использованию телемедицинских консультаций
На данных из эксплуатируемых систем телемедицинских консультаций, полученных по результатам использования телемедицинских сервисов за 2022–2023 годы, мы провели анализ работы пользователей и построили свой рейтинг регионов, в которых используются наши ИТ-решения. Проанализирована работа только в программных продуктах «ХОСТ». Регионы могут использовать и телемедицинские системы сторонних разработчиков, работа в которых в данном случае не учтена (табл. 1, 2).
В расчет приняты все обработанные, то есть согласованные заявки на проведение ТМК и/или проведенные телеконсультации (не все согласованные заявки закрываются в Телемед, это вызвано особенностями реализации).
Наличие и использование функций платформы «Медведь.Телемед» в регионах сильно различается, поэтому для рейтинга взяты только три сервиса дистанционного взаимодействия – телемедицинские консультации «врач-пациент», «врач-врач» или консилиум и информационный сервис «мне только спросить» (табл. 2).
Из собранной таблицы можно сделать вывод, что разнообразие сервисов, предлагаемых как врачу, так и пациентам, положительно влияет на использование системы телемедицинских консультаций.
Например, лидер рейтинга – Тюменская область, позиционирует приложение пациента как региональное мобильное приложение здравоохранения, тесно интегрированное с региональной медицинской информационной системой (РМИС), предоставляющее пациенту все возможные варианты записи себя, родственников и детей на прием, в лист ожидания, использование электронной очереди, маршрутных листов, прохождение анкетирований, просмотр медицинской карты и своих диагнозов и рисков заболеваний.
Таблица 1. Количество онлайн консультаций по регионам и виду мобильного Приложения
Table 1. Number of online consultations by region and type of mobile application
| № | Регион | Телемедицинская система (мобильное приложение) | Кол-во консультаций |
|---|---|---|---|
| 1 | Тюменская область | Телемед-72 | 25 713 |
| 2 | Оренбургская область | Телемед-56 | 17 974 |
| 3 | Республика Саха (Якутия) | Облачная поликлиника | 12 880 |
| 4 | Приморский край | Телемед.Приморье | 3 266 |
| 5 | Владимирская область | Телемед ВО | 2 546 |
| 6 | Смоленская область | Телемед-Смоленск | 1 917 |
| 7 | Ульяновская область | Телемедицина Ульяновской области | 568 |
| 8 | Вологодская область | Телемедицина Вологодской области | 293 |
| 9 | Ханты-Мансийский АО | Электронная регистратура | 129 |
| 10 | Амурская область | Амур.Телемед | 54 |
Таблица 2. Сравнение количества дополнительных сервисов, предлагаемых телемедицинской системой пациенту
Table 2. Comparison of the number of additional services offered to the patient by the telemedicine system
| Регион | Сервисы | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| просмотр ЭМК | Запись на прием | Вызов врача на дом | Только спросить | Врач-пациент | Врач-врач | консилиум | ДН | Льготный рецепт | Анкеты | |
| Тюменская область | + | +++ | + | +1 | + | +3 | - | + | - | + |
| Оренбургская область | - | -2 | - | + | + | + | + | - | + | - |
| Республика Саха (Яку- тия) | - | ++ | +4 | + | + | + | -1 | +3 | - | ++ |
| Приморский край | + | - | - | +* | +3 | + | +3 | + | - | |
| Владимирская область | - | - | - | - | + | +3 | +3 | +3 | - | - |
| Смоленская область | - | - | - | - | +5 | ++ | +3 | - | +3 | - |
| Ульяновская область | - | - | - | - | +3 | +3 | - | - | - | - |
| Вологодская область | - | - | +3 | +3 | +3 | +3 | +3 | - | - | |
| Ханты-Мансийский АО | + | + | + | - | +3 | +3 | - | +3 | +6 | |
| Амурская область | - | - | - | - | +3 | +3 | +3 | +3 | - | - |
Именно поэтому, по нашему мнению, телемедицинской системой «Телемед-72» пользуется более трети населения Тюменской области – притом, что телеконсультации «врач-врач» и телеконсилиумы в регионе не так распространены.
Другой пример – Приморский край, где на той же платформе работает телемедицинская система «Телемед-Приморье» – в системе заведено менее 6000 пациентов, но все они –исключительно пациенты, по которым в регионе проводились и проводятся телеконсультации «врач-врач». Мобильное приложение системы жителями практически не используется. Далее по каждому из телемедицинских сервисов приведем более подробную информацию:
ТЕЛЕМЕДИЦИНСКАЯ КОНСУЛЬТАЦИЯ «ВРАЧ-ПАЦИЕНТ»
Среди рассматриваемых регионов выделяется три лидирующих, активно использующих сервис проведения телемедицинских консультаций врач-пациент – Тюменская область, Республика Саха (Якутия) и Оренбургская область (рис. 2).
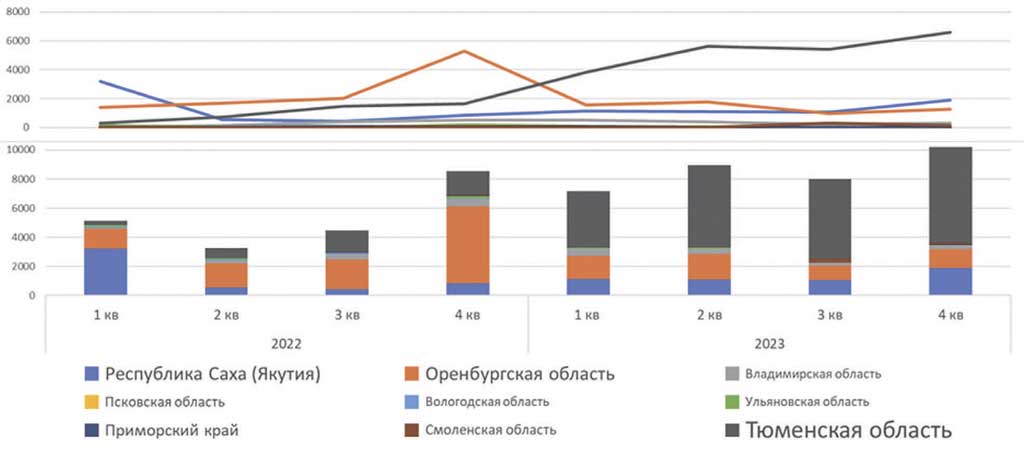
Рис. 2. Телемедицинская консультации «врач-пациент» в различных регионах
Fig. 2. Telemedicine consultations «doctor-patient» in different regions
При анализе трех лидеров использования дистанционного взаимодействия врача с пациентом можно отметить, что количество проводимых телеконсультаций «врач-пациент» имеет условно-положительную динамику – в основном за счет Тюменской области. В Оренбургской области и Якутии – стагнация, остальные регионы показывают вялый интерес, – это происходит по причине того, что врачи не усматривают пользы в телемедицинской консультации без установленного на очном приеме диагноза, или не имеют должной мотивации изза отсутствия тарифов ОМС на дистанционное консультирование и, как уже написано выше, из-за отсутствия экономии времени врача при проведении дистанционного консультирования. Тем не менее, кто и как проводит телемедицинские консультации в данных регионах?
В Тюменской области наиболее активно проводятся консультации по специальностям: педиатрия, терапия, акушерство и гинекология, медицинская профилактика. В последнее время акушерство и гинекологию потеснила кардиология.
В основном, инициатором телеконсультации выступает лечащий врач (!), что противоречит методике Минздрава РФ, которая считает, что инициатор подобной консультации – это пациент. Однако, в регионах высокая доля отклонения заявок на ТМК, пришедших от пациентов – по узким специалистам почти 100%. Это говорит о том, что процесс заявительной телеконсультации не работает, пациента, в основном, «вытаскивают» на телеконсультацию в рамках диспансеризации, диспансерного наблюдения – что, на наш взгляд, является абсолютно правильным подходом для амбулаторно-поликлинической медицинской помощи.
Также, если посмотреть на время ожидания телеконсультаций в сравнении с количеством проводимых ТМК за 1й квартал 2024 года, то можно получить следующую картину (рис. 3, 4).
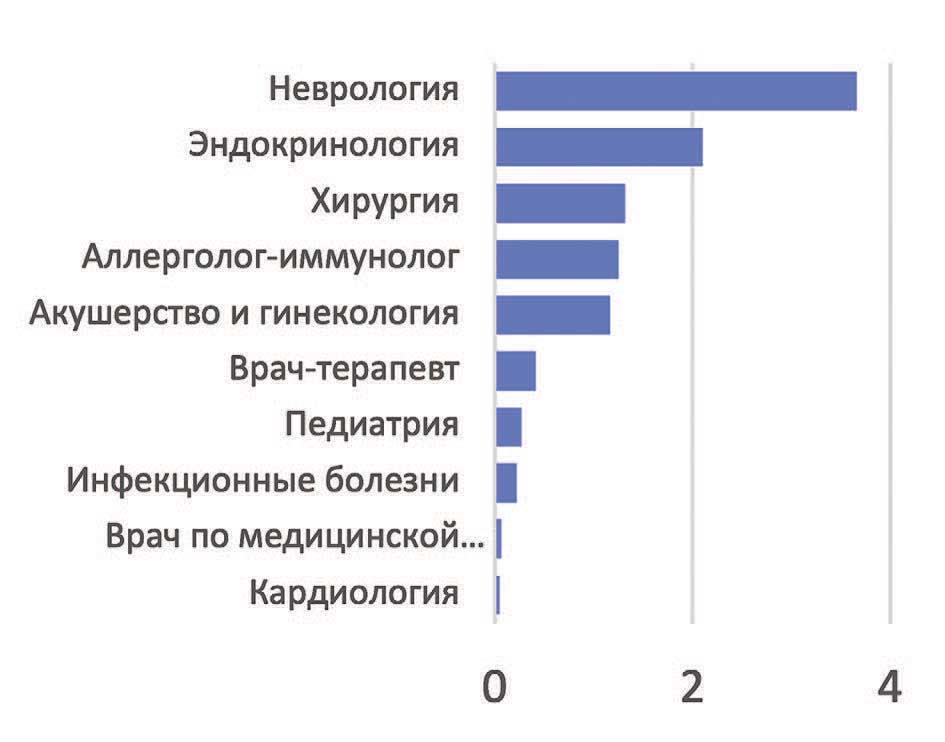
Рис. 3. Время ожидания ТМК, дней
Fig. 3. Waiting time for TMK, days
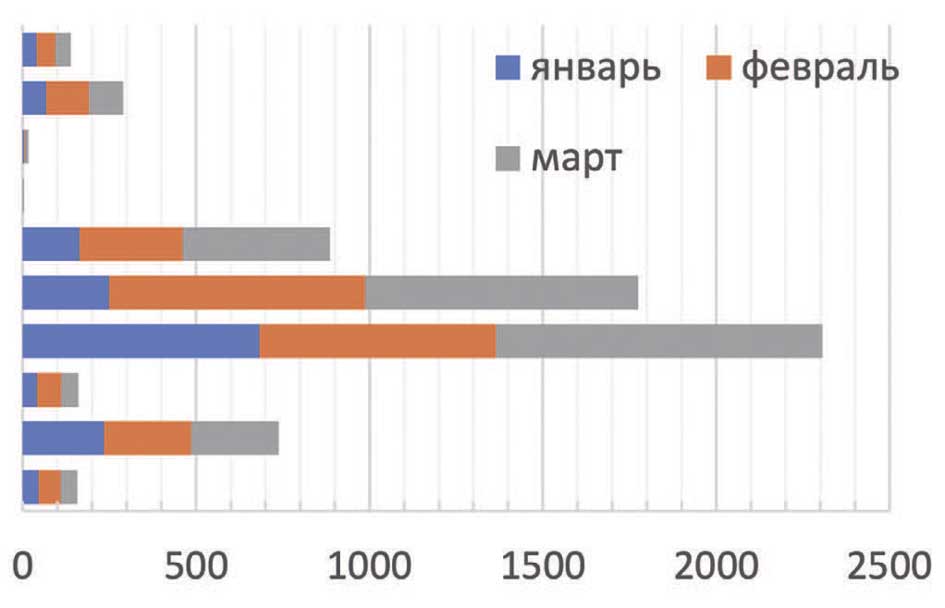
Рис. 4. Количество проводимых ТМК, по месяцам
Fig. 4. Number of TMK conducted, by month
Из сопоставления показателей видно, что по некоторым профилям заболеваний проведение телемедицинских консультаций недостаточно хорошо организовано, либо сталкивается с нежеланием врачей-специалистов использовать такой вид взаимодействия с пациентом.
В Республике Саха (Якутия) мы видим совсем другую картину проведения телемедицинских консультаций «врач-пациент»:
- Активно проводятся первичные телеконсультации дежурного врача и онколога-маммолога в рамках комплексного обращения в медицинский диагностический центр «Белая Роза-Саха», в данном случае первичная телеконсультация предваряет очное комплексное обследование в данном центре. Инициатор данной телеконсультации – всегда пациентка.
- Также активно проводятся повторные телеконсультации пациентов по специальности «фтизиатрия» – при наблюдении пациентов с установленным профильным диагнозом, «клиническая фармакология» – для контроля эффективности назначенных препаратов и корректировки назначений при необходимости. Примером необычного дистанционного взаимодействия «врач-пациент» в Якутии является подключение Якутской епархии к системе для духовной поддержки пациентов при общении со священнослужителем. Такое взаимодействие более похоже на психотерапевтическую помощь, которая в регионе применялась в период пандемии COVID-19. Вообще в период пандемии и в Якутии, и в других регионах практиковались телемедицинские консультации пациентов медицинскими специалистами региональных центров по борьбе с коронавирусной инфекцией.
В Оренбургской области активно используются телемедицинские консультации при оказании первичной медико-санитарной помощи. Инициаторами таких телеконсультаций являются участковые врачи-педиатры, терапевты, а также акушеры-гинекологи – и это также, как и в Тюменской области, не соответствует методическим рекомендациям Минздрава РФ, которые предполагают инициатором только пациента, но говорит о практике успешного встраивания телемедицины в работу амбулаторно-поликлинического звена.
На опыте данных регионов можно отметить, что использует возможности телеконсультации «врач-пациент» незначительный процент «активных» врачей, причем врачи узкой специализации всегда сами являются инициаторами телеконсультации. Одновременно наблюдается большой процент отказа от проведения телеконсультации, если ее инициатором был пациент. Причем чаще пациент сам отменяет консультацию, не дождавшись ее согласования и проведения.
В целом основной причиной, как уже сказано ранее, может являться то, что проведение неподготовленной (первичной) телеконсультации не экономит время врача, по сравнению с очным общением с пациентом. Поэтому, на наш взгляд, успешное использование телемедицинских консультаций с пациентами – это планомерное выстраивание клиент-ориентированной работы первичного звена, ориентированной, в том числе, и на технологии Virtual First, которая «готовит» информацию по жалобам и анамнезу пациента перед консультированием [5]. Врачам были бы ценны конкретные врачебные методики применения дистанционных технологий, которые должны быть ориентированы на ведение больных по определенным заболеваниям, на преемственность данных о пациенте и технологию упрощения работы с этими данными – в первую очередь для ускорения процесса диагностики и оформления результатов телемедицинских консультаций.
Направление развития телемедицинских консультаций «врач-пациент» как раз предполагается сосредоточить на медицинском наполнении – например, включении сервисов электронного анкетирования пациентов и мониторинга их медицинских показателей при дистанционном наблюдении – с использованием рекомендованных Минздравом РФ клинических рекомендаций и опросников (чек-листов) по определенным профилям заболеваний.
ТЕЛЕМЕДИЦИНСКАЯ КОНСУЛЬТАЦИЯ «ВРАЧ-ВРАЧ»
Собственно, это основной вид телеконсультаций, которые, как предполагает Минздрав РФ, призваны решать сложные вопросы лечения больных с установленным диагнозом, требующие консультации узких специалистов из медицинских организаций высшего уровня и из федеральных Национальных медицинских исследовательских центров (НМИЦ).
Несмотря на то, что телеконсультации «врач-врач» проводятся давно, и для них в свое время приобретались дорогостоящая видео-, аудиоаппаратура, организовывались телемедицинские кабинеты, было такое понимание дистанционного взаимодействия как телемосты с обязательной «видеокартинкой», тем не менее, наблюдается достаточно активный рост количества проводимых телеконсультаций врачей с помощью централизованных телемедицинских систем (рис. 5).
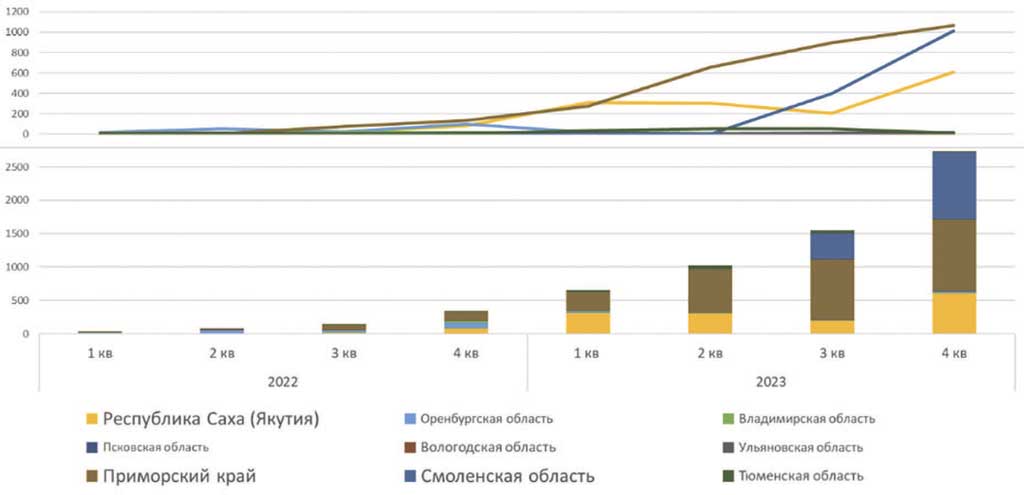
Рис. 5. Проведение ТМК с помощью ТМ систем
Fig. 5. Carrying out TMK using TM systems
Особенности использования дистанционного взаимодействия врачей между собой на примере трех наиболее активных регионов:
- В Смоленской области практикуется проведение телемедицинских консультаций медицинских работников первичного звена внутри медицинских организаций 1-2-го уровней: в основном это консультации «своих» врачей по профилям «терапия» и «педиатрия». Также, специализированные медицинские организации 3го уровня проводят телеконсультации коллег по профилям «онкология», «гастроэнтерология» и «кардиология», но количество таких консультаций пока незначительно. Прежде всего данные консультации «узких» специалистов проводят Областной онкологический клинический диспансер и Смоленская областная клиническая больница.
- В Республике Саха (Якутия) проводится дистанционное консультирование врачей по специализациям «фтизиатрия», «онкология», «психиатрия» и «наркология». Последнее – консультации психиатра-нарколога, а также консультации с дежурным врачом Республиканского Центра медицины катастроф проводятся не только в плановой, но и в неотложной и экстренной формах.
- В Приморском крае проводят дистанционные консультации по результатам диагностических исследований (рентгенология), консультирование по пациентам, находящимся в стационаре, по профилям урология, хирургия. Кроме того, большое количество консультаций проводят врач-гематолог, травматолог-ортопед, в меньшей степени, но также проводятся консультации по другим узким специализациям.
Чаще всего выбор специализации врачей-консультантов, объемы проведения дистанционного консультирования врачей, зависят от организационных решений главных врачей медицинских организаций-консультантов – то есть, по-прежнему, несмотря на ежемесячный рост количества проводимых дистанционных консультаций, телемедицина не стала массовым инструментом врачей, при этом, судя по статистике и здесь работает закон Парето: примерно 15-20% активных врачей, зарегистрированных в централизованных подсистемах телемедицинских консультаций, дают 80-85% результата, то есть количества проводимых консультаций.
ИНФОРМАЦИОННЫЙ СЕРВИС «МНЕ ТОЛЬКО СПРОСИТЬ»
Судя по определению Минздрава РФ, это не оказание медицинской помощи, а информационный сервис, который предоставляет медицинская организация своему прикрепленному населению. По реализации – это та же телеконсультация «врач-пациент» только:
- пациент не записывается на время, он просто выбирает медицинскую организацию, иногда – специализацию, и пишет в заявке свой вопрос;
- заявки с вопросами обрабатывает оператор-консультант из среднего медицинского персонала в режиме FIFO (первый вошел – первый вышел), формируя ответ самостоятельно или, при необходимости, назначая его на медицинского работника по компетенции;
- консультация по вопросу пациента проводится только в отложенном режиме (в виде чата);
- после ответа на вопрос пациента консультант закрывает консультацию, при этом никакая медицинская документация не оформляется, а содержание чата сохраняется в системе.
Преимущества сервиса «Мне только спросить»
Причина упоминания информационного сервиса продиктована целью его использования: общеизвестная статистика обращений к врачу говорит о том, что около 20% обращений являются нецелевыми: или пациент обратился не по адресу, или вопрос пациента могли решить дистанционно специалисты регистратуры или колл-центра. Сервис «Мне только спросить» позволяет отфильтровать и правильно маршрутизировать подобные обращения пациентов, ответить на несложные вопросы организации оказания медицинской помощи, дать нужную информацию по текущим случаям лечения, порядок получения справок, больничных листов.
Среди анализируемых регионов в настоящее время осталось два, использующих информационный сервис «Мне только спросить» (рис. 6).
В Республике Саха (Якутия) в 2023 году сервис переименован в «Запросить справку», задача услуги ограничена до возможности запросить информацию о том, как получить тот или иной медицинский допуск, разрешение по состоянию здоровья и т.п. Причем, ранее, в 2022 году, сервис допускал консультирование по различным вопросам, касающимся здоровья граждан и широко применялся тогда, когда очный прием в поликлиниках был ограничен, и принимали только неотложных пациентов.
В Оренбургской области сервис используется «классически»: вопросы задаются в основном по первичной МСП («терапия», «педиатрия»), однако ранее, в 2022 году – широко использовался в эндокринологии, акушерстве и гинекологии.
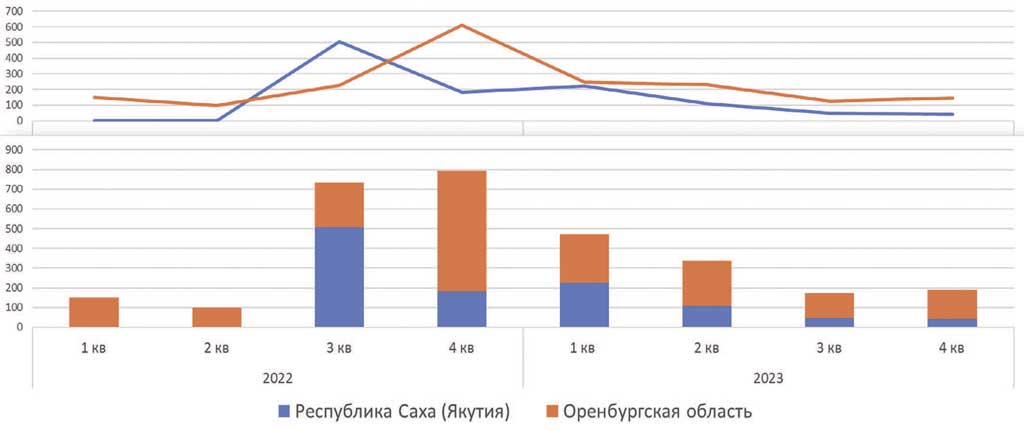
Рис. 6. Регионы с работой сервиса «Мне только спросить»
Fig. 6. Regions where the «I just want to ask» service works
В Тюменской области после непродолжительной работы в 2021 году сервис «Мне только спросить» по решению регионального органа управления здравоохранением был отключен, однако, в настоящее время возникает вопрос по его возобновлении.
На наш взгляд, сервис «Мне только спросить» пациент-ориентированный, но недооцененный. С одной стороны, он приучает граждан не идти в поликлинику необоснованно, с другой – при правильной организации позволяет снизить нагрузку на врачей. Использование данной услуги недостаточно распространено из-за того, что данный процесс нужно правильно организовать, «встраивать» в процесс оказания медицинской помощи, решая вопросы о том, кто будет обрабатывать запросы пациентов, какие сроки нужно устанавливать для ответов, как это оплачивается и многие другие вопросы. Зачатки того, как нужно управлять потоками пациентов можно увидеть в методических рекомендациях Минздрава РФ «по организации записи на прием к врачу, в том числе через ЕПГУ и РПГУ, региональные контакт-центры» [6]. В них даны и перечни поводов обращения пациентов, и алгоритмы работы операторов – эти рекомендации можно использовать при организации работы оператора услуги «Мне только спросить».
РАЗВИТИЕ ТЕЛЕМЕДИЦИНЫ В ЗДРАВООХРАНЕНИИ – ПРЕПЯТСТВИЯ И БЛАГОПРИЯТНЫЕ ФАКТОРЫ
В методических рекомендациях, нормативно-правовых актах (НПА) существует определение телемедицины, прежде всего как инструмента оказания медицинской помощи в соответствии с лицензиями МО, а не как отдельного вида оказания медицинской помощи [7-11]. Видимо отсюда стремление регионов использовать телемедицину, не меняя сам процесс оказания медицинской помощи. Но процессы менять необходимо, иначе телемедицина «не взлетает», поскольку работа врача не оптимизируется [12]. Целевое назначение телемедицинских технологий – это прежде всего изменение процессов оказания медицинской помощи с использованием телемедицинской составляющей Домена (цифровой платформы) «Здравоохранение». Мы представляем целью подобных изменений прежде всего снижение неэффективного времени, затрачиваемого медицинскими работниками на планирование, подготовку и проведение консультационного приема за счет автоматизации сбора анамнеза, повышение качества проводимых консультаций за счет подсказок врачу при выявлении заболевания или ведения пациента с уже установленным диагнозом, а также за счет автоматизации документирования факта оказания медицинской помощи.
Несомненно, при этом требуется вовлечение пациента в процесс предварительного сбора его медицинских показателей и жалоб.
Конечно, есть еще телемедицинское консультирование врачей по результатам диагностических исследований – здесь процессы встраиваются в специализированные системы диагностики – кардиологические, радиологические – и они, на наш взгляд, выстроены достаточно оптимально, хотя также требуют решения как организационных (тарификация услуг удаленной диагностики, например), так и технических (время обработки, например) проблем.
ОРГАНИЗАЦИОННАЯ СОСТАВЛЯЮЩАЯ
Как уже было написано выше, закупка и установка специализированной информационной системы не гарантирует того, что врачи и пациенты будут ею пользоваться. Также, практика показывает, что контроль количественных показателей использования телемедицинских технологий, таких как количество протоколов консультаций, отправленных в федеральный реестр электронных медицинских документов (РЭМД), количество подключенных к телемедицинской системе медицинских организаций и их структурных подразделений не являются критериями эффективности применения телемедицины в регионе, а их выполнение не мотивирует врачей.
Какие же, по нашему мнению, организационные мероприятия необходимо провести, и что еще, кроме внедрения системы необходимо для того, чтобы телемедицина была встроена в процесс оказания медицинской помощи и массово использовалась?
Порядок оказания медицинской помощи с применением телемедицинских технологий: наряду с одноименным Приказом МЗ РФ №н от 30.11.2017 регионы должны были к 15.04.2021 отчитаться о принятии своего НПА, утверждающего «Положение об организации и оказании медицинской помощи с применением телемедицинских технологий медицинскими организациями государственной и муниципальной систем здравоохранения субъекта Российской Федерации с использованием централизованной подсистемы «Телемедицинские консультации» государственной информационной системы в сфере здравоохранения субъекта Российской Федерации» [13].
К сожалению, кроме отсылки на федеральные Методические рекомендации по обеспечению функциональных возможностей подсистемы «Телемедицинские консультации» никаких подробностей по содержанию данного Положения не было дано, поэтому большинство регионов, создавая данный НПА просто скопировали в него некоторые положения Приказа № 965н и утвердило его в таком виде.
На наш взгляд для того, чтобы региональное Положение было рабочим инструментом, в нем, кроме всего прочего, должны быть:
- описание порядка применения телемедицины при оказании медицинской помощи по профилям оказания медицинской помощи и по перечню видов телемедицинских услуг (сервисов) с верхнеуровневым описанием функционального использования централизованной системы телемедицинских консультаций региона;
- обязанности оператора централизованной системы телемедицинских консультаций по обеспечению оказания медицинской помощи с использованием данной системы ТМК и контроля эффективности ее использования;
- обязанности руководителей медицинских организаций по обеспечению использования системы ТМК, в том числе целевые показатели по применению телемедицинских консультаций, порядок их мониторинга и ответственность за исполнение данных показателей – как количественных, так и качественных (об этом далее);
- алгоритм маршрутизации запросов на телеконсультации (включая маршрутизацию запросов первичных сердечно-сосудистых и онкологических отделений) и перечень консультирующих референс-центров и МО по профилям заболеваний – регионального и федерального уровней, в том числе перечень «якорных» медицинских организаций для проведения телемедицинских консультаций с федеральными НМИЦ Минздрава РФ;
- обязанности регионального органа управления здравоохранением по организационной, методологической и финансовой поддержке использования телемедицины при оказании медицинской помощи, в том числе отсылки на финансирование данного вида услуг по программе ОМС;
- утвержденные формы документов и порядок планирования, документирования организации и проведения телемедицинских консультаций / консилиумов.
Трудно обеспечить применение телемедицинских консультаций в условиях, когда региональное Положение не определяет:
- в каких случаях и в каком объеме необходимо применять телемедицину;
- кто и как должен осуществлять консультирование по профилям заболеваний, в том числе в дежурном режиме при проведении неотложных или экстренных консультаций;
- как инициируется и как осуществляется консультирование с целью вынесения заключения по результатам диагностики;
- куда движется здравоохранение региона: каковы целевые показатели использования телемедицинских технологий, и кто за это отвечает и как контролирует.
Региональное тарифное соглашение, учитывающее и определяющее порядок финансирования медицинской помощи с применением телемедицины.
Ежегодно Минздрав РФ совместно с Фондом обязательного медицинского страхования (ФОМС) направляет в регионы письма с методическими рекомендациями по способам оплаты медицинской помощи за счет средств обязательного медицинского страхования, в которых, кроме того, что, затраты на оказание медицинской помощи должны включать в себя затраты на использование телемедицинских технологий, в последнее время указывается что:
- консультация отдельных специалистов в рамках комплексного посещения может осуществляться в том числе с использованием телемедицинских технологий (1-2 посещения);
- для медицинской реабилитации на дому устанавливаются отдельные тарифы с учетом расходов на проведение консультаций с применением телемедицинских технологий;
- устанавливаются отдельные тарифы на оплату медицинской помощи с применением телемедицинских технологий в целях проведения межучережденческих расчетов, в том числе для референс-центров;
- расходы по подушевому нормативу финансирования (амбулаторная помощь, дневные стационары, реабилитация) на оказание медицинской помощи с применением телемедицинских технологий учитываются путем применения повышающего коэффициента, причем коэффициент рассчитывается прямо пропорционально доле медицинской помощи с применением телемедицинских технологий в общем объеме оказанной медицинской помощи.
Рекомендации подробно описывают порядок расчета повышающего коэффициента и формирования тарифов на оказание МП с применением телемедицины – однако очень незначительное количество субъектов РФ формирует свои тарифные соглашения с учетом данных рекомендаций.
В рассматриваемых нами регионах присутствия систем телемедицинских консультаций на платформе «Медведь.Телемед» мы провели анализ влияния организационной составляющей на использование телемедицины и получили следующие результаты (таб. 3).
Таблица 3. Влияние организационной составляющей на использование ТMК с применением платформы
«Mедведь.Телемед» в различных регионах
Table 3. Impact of the organizational component on the use of TMC using the Medved.Telemed platform in different regions
| Регион | Сервисы | Организация телемедицины | |||||||
|---|---|---|---|---|---|---|---|---|---|
| Только спросить | Врач-пациент | Врач-врач | Порядок МП с ТМК | Тарифы между МО | Тарифы по профилям | Подушевое финансирование | Дистанционное наблюдение | Диагностика | |
| Тюменская область | - | +++ | - | - | - | +++ | ++ | - | ++ |
| Оренбургская область | ++ | ++ | - | ? | ++ | ++ | ++ | - | + |
| Республика Саха (Якутия) | + | +++ | ++ | + | ? | ++ | + | ++ | ++ |
| Приморский край | - | - | +++ | + | - | - | + | + | - |
| Владимирская область | - | + | - | ? | - | + | + | - | + |
| Смоленская область | - | - | +++ | + | - | + | + | - | + |
| Ульяновская область | - | - | - | + | + | + | +++1 | - | - |
| Вологодская область | - | - | - | ? | - | - | + | - | - |
| Ханты-Мансийский АО | - | - | - | + | - | - | - | +2 | - |
| Амурская область | - | - | - | + | - | - | + | +3 | - |
Обозначения в таблице:
- применен повышающий коэффициент!
- единственный тариф на проведение дистанционной консультации при COVID-19
- тариф суточный на дистанционный мониторинг артериального давления
Designations in the table:
- an increasing coefficient is applied!
- the only tariff for conducting a remote consultation for COVID-19
- daily tariff for remote monitoring of blood pressure
Вывод, который мы сформулировали – действительно, организационное встраивание телемедицины в порядок оказания медицинской помощи и установка тарифов на применение телемедицины прямо влияют на объем и разнообразие способов использования дистанционных технологий.
ДАЛЬНЕЙШЕЕ РАЗВИТИЕ ТЕЛЕМЕДИЦИНЫ: РЕКОМЕНДАЦИИ УЧАСТНИКАМ ПРОЦЕССА
Не совсем очевидный тренд развития телемедицинских консультаций в амбулаторной медицинской помощи – это создание специализированных подразделений в виде телемедицинских центров. Этому направлению мешает отсутствие каких-либо методических рекомендаций МЗ РФ по созданию таких моноили многопрофильных центров, в основном они создаются «виртуально», инициативно. Во всяком случае, ни в Приказе № 965н, ни в Методических рекомендациях МЗ РФ о порядке организации оказания медицинской помощи с применением телемедицинских технологий про телемедицинские центры ничего не говорится (кроме упоминания референс-центров для процесса вынесения заключения по результатам диагностических исследований и телемедицинских центров НМИЦ для федеральной системы ТМК ФЭР).
Крайне необходимы методические материалы Минздрава РФ, касающиеся организационных вопросов использования телемедицинских технологий и методологии их встраивания в процессы оказания медицинской помощи для конкретных нозологий / профилей заболеваний при диспансерном наблюдении, реабилитации или при обращении по случаю заболевания.
Так же, мы бы видели развитие продуктового направления телемедицинских консультаций не только в сторону учета случаев проведения и планирования телеконсультаций – хотя эта задача тоже важная, но она должна решаться комплексно, вместе с очным приемом врача, а также в сторону методологии оказания медицинской помощи для конкретных случаев ведения пациентов. В настоящее время даже публикуемые клинические рекомендации не содержат никакой информации о том, как можно использовать телемедицину.
К ОРГАНИЗАЦИОННЫМ ВОПРОСАМ И МЕТОДИКЕ ФГБУ ЦНИИОИЗ МЗ РФ
Как уже упоминалось, в методических рекомендациях ЦНИИОИЗ от 10.09.2021 не предусматривается дистанционное взаимодействие «врач-пациент», в которых инициатором выступает лечащий врач. Тем не менее, на практике большинство таких телеконсультаций проводится как раз по инициативе лечащего врача – чаще в рамках уже открытого случая лечения или наблюдения пациента (самый характерный пример – ведение беременных в акушерстве и гинекологии), но есть и практика проведения первичных телеконсультаций по инициативе, например, врача-педиатра или участкового терапевта – чаще с профилактическими целями. Поэтому методические рекомендации МЗ РФ в части инициатора телеконсультаций оторваны от реальности и нуждаются в доработке.
Также, на наш взгляд, нуждается в доработке рекомендации по организации процесса проведения неотложных и экстренных телеконсультаций:
- почему только лечащий врач принимает решение о проведении таких телеконсультаций? А как же медицина катастроф, фельдшеры бригады скорой помощи, которым иногда необходимо срочно получить консультацию у дежурного врача? Описанные в методрекомендациях процессы никак не вписываются в работу этих медицинских специалистов.
- поскольку решение о необходимости проведения консультации принимает лечащий врач (в соответствии с Приказом МЗ РФ№ 965н), тогда зачем для внеплановых телеконсультаций описывается длительная процедура согласования заявки на телеконсультацию с заведующим, и какое может быть планирование внепланового случая?
Практика показывает, что описанный Минздравом процесс проведения неотложных и экстренных телеконсультаций (консилиумов) нежизнеспособен, оторван от реальной работы врачей, и нуждается в доработке.
Что еще можно доработать в методических рекомендациях и НПА:
- сделать доступными для первичной телеконсультации (без диагноза) консультации узких специалистов;
- ввести обязательное анкетирование (так называемые симптом-чекеры) перед проведением телемедицинских консультаций «врач-пациент» по определенным нозологиям при поводе обращения «по заболеванию»;
- ввести обязательность проведения телемедицинских консультаций при диспансерном наблюдении пациентов – хотя бы по определенным группам хронических заболеваний;
- обязательность проведения первичной телеконсультации при диспансеризации.
По организационным вопросам, которые нужно решать на федеральном уровне, есть следующие предложения:
- Провести аудит тарифных соглашений в части тарифов и прочих условий оплаты при использовании телемедицины при оказании медицинской помощи – это задача территориальных ФОМС;
- Разработать методические рекомендации по использованию телемедицины при амбулаторном ведении пациентов по определенным профилям («эндокринология», «акушерство и гинекология», «педиатрия» и т.п.) – это может быть как отдельные методики и порядки, так и встраивание телемедицины в клинические рекомендации по отдельным нозологиям;
- Провести аудит региональных Положений об организации и оказании медицинской помощи с применением телемедицинских технологий медицинскими организациями субъекта РФ с использованием централизованной подсистемы «Телемедицинские консультации» – тех самых документов, которые каждый регион должен был принять к апрелю 2021 года, в рамках достижения контрольной точки проекта ЕЦК.
По качественным показателям:
- Необходимо разработать новые показатели мониторинга использования телемедицины – согласитесь, что кроме количественных показателей должны быть и показатели качества, такие как процент отказов в проведении телеконсультации, среднее время ожидания телеконсультации, процент случаев лечения с применением дистанционных консультаций от общего количества случаев оказания медицинской помощи и т.п. показатели, которые будут показывать реальную, а не формальную картину использования дистанционных технологий.
ВЫВОДЫ
На примере 10 регионов, использующих централизованные подсистемы телемедицинских консультаций, мы попытались проанализировать текущий уровень и особенности использования телемедицины при оказании медицинской помощи.
- Большой процент отмены консультаций «врач-пациент» пациентами – нет должной реакции МО на заявки на проведение телеконсультаций от пациентов. Как рекомендация – необходимо мониторировать время реакции на заявку и решать организационные вопросы, создавать консультационные телемедицинские центры.
- Крайне незначительное количество консультаций «врач-врач» проводится в экстренной и неотложной форме – требуется изменение методологии проведения таких консультаций. Сейчас методика Минздрава требует формирование заявки на проведение такой ТМК, согласование ее с заведующим (!) – методика заужена до внепланового дистанционного консультирования с федеральными НМИЦ с квотированием проведения заявок, при этом «внутри региона» для проведения внеплановых телеконсультаций сотрудников скорой помощи, центра медицины катастроф – она не подходит.
- Нужна методика применения телемедицины для конкретных нозологий, нужен новый подход в мониторинге эффективности использования телемедицины. ХОСТ, вместе с другими разработчиками телемедицинских решений, готовы войти в рабочие группы по составлению методических рекомендаций и разработке показателей качества.
- Организационные и технические проблемы, озвученные в настоящей статье, необходимо решать – и это задача регионального органа здравоохранения.
Информация, изложенная в статье, будет полезна тем, кто вовлечен в процессы встраивания телемедицинских технологий в процессы оказания медицинской помощи, и готовы делиться своим опытом.





































