Ряд пациентов требуют постоянного ухода или повышенного внимания к здоровью и/или состоянию. К такой категории относятся пациенты с хроническими заболеваниями, пожилые люди. При возникновении острых или обострении хронических заболеваний для таких категорий граждан порой требуется госпитализация, но ее часто очень сложно организовать, более того, она обходится дороже, чем госпитализация у пациентов без отягощенного анамнеза [1].
Пожилые люди, за счет накопившегося за период жизни большого количества хронических заболеваний, порой, имеют сложности в самообслуживании, в связи с чем также требуют постоянного ухода. При этом пожилые люди чаще имеют потребность в госпитализации из-за обострения хронических заболеваний [11].
Не всегда есть возможность для такой категории граждан организовать постоянный уход с личным присутствием близких, родственников, сотрудников социальных служб или медицинских работников. Современные технологии позволяют осуществлять аппаратно-программный мониторинг за показателями здоровья и активности людей, осуществлять удаленную коммуникацию со специалистами, а с развитием интеллектуальных технологий (искусственный интеллект, глубокое машинное обучение) появляются возможности обеспечить автоматизированную систему помощи принятия решений в зависимости от физиологических показателей и других мониторируемых состояний (состояние окружающей среды, назначения врача и пр.).
В Российской Федерации с 1 января 2018 года вступили в силу поправки к федеральному законодательству в сфере охраны здоровья граждан, которые ввели в правовое поле телемедицинские технологии и, фактически, дали старт официальному развитию дистанционных технологий в здравоохранении [3].
Такое правовое регулирование делает возможным организацию домашнего стационара для людей с ограниченными возможностями.
В пользу использования домашнего стационара могут говорить следующие аргументы:
- Стоимость пребывания в стационаре может значительно удорожать лечение пациента. В случае необходимости специального ухода в стационаре потребуется дополнительное место для размещения ухаживающего, что еще более увеличивает стоимость лечения.
- Пребывание пациента в домашних условия уменьшает риск присоединения госпитальной инфекции, которая может значительно отягощать и удорожать лечение, а порой приводит к непоправимым нарушениям здоровья. У пожилых больных госпитальная инфекция протекает сложнее за счет сопутствующего коморбидного фона.
- В домашних условиях пребывания пациент находится в более благоприятном психоэмоциональном состоянии за счет привычной ему обстановки и окружения.
- Немаловажным аспектом является ответственность за близкого человека, у которого возникли проблемы со здоровьем. Уход за ним в домашних условиях воспитывает терпимость, взаимопонимание, дает возможность проявить заботу о близком.
ПРИНЯТИЕ РЕШЕНИЯ О ВОЗМОЖНОСТИ ЛЕЧЕНИЯ ПАЦИЕНТА В УСЛОВИЯХ ДОМАШНЕГО СТАЦИОНАРА
Важным аспектом является принятие решения о возможности лечения пациента в условиях домашнего стационара.
Такое решение принимает лечащий врач после очного осмотра пациента и ознакомления с жалобами, анамнезом, результатами лабораторных и инструментальных методов обследования, историей болезни.
Ключевыми аспектами в принятии решения о возможности лечения в условиях стационара на дому являются:
- тяжесть состояния пациента,
- возможность выполнения сделанных врачом назначений,
- возможность осуществления динамического наблюдения за пациентом с выполнением необходимых диагностических процедур по месту нахождения, контроль за их результатами и возможность для медицинских работников коммуницировать с пациентом или его родственниками.
Определение тяжести состояния пациента – это удел конкретных клинических дисциплин, лежащий за рамками данного материала.
Что касается возможности выполнения лечебных процедур в условиях домашнего стационара, то тут можно сослаться на сложившуюся практику стационарного лечения, где крайне редко лечебные процедуры осуществляет непосредственно сам врач. Как правило, это бывает в случае необходимости выполнения хирургических манипуляций, перевязок, сложных процедур, связанных с внутренними полостями, сосудами и др. При показании к выполнению таких лечебных процедур, которые возможно сделать лишь в условиях стационара, лечение пациента в условиях домашнего стационара ограничено.
Большую же часть лечебных процедур пациент выполняет сам (начиная от лечебной диеты, перорального приема препаратов, лечебной физкультуры и пр.), либо ухаживающий за пациентом персонал, включая его родственников, или медицинский персонал, который осуществляет внутримышечные, внутрисосудистые инъекции, перевязки, компрессы, массаж, упражнения лечебной физкультуры и прочие процедуры.
Во всем мире хорошо зарекомендовала себя практика патронажа, когда к пациенту, нуждающемуся в специальных лечебно-диагностических процедурах на дом регулярно приходят медицинские работники (как правило, средний медицинский персонал, например, патронажная медицинская сестра) или работники социальных служб. Рассматриваемый нами случай с домашним стационаром – это лишь частный случай патронажа на дому, когда в случае необходимости выполнения специальных процедур их может осуществлять персонал, регулярно посещающий пациента по месту жительства.
При возможности осуществления лечебных процедур с помощью патронажа на дому, пациенту может быть показан домашний стационар.
Гораздо шире возможности и, соответственно, показания для лечения на дому в связи с развитием технических возможностей для диагностических исследований и коммуникаций между врачом, медицинским персоналом, осуществляющим динамическое наблюдение, и пациентом и/или его представителями, включая ухаживающий за ним персонал.
В совокупности эти факторы складываются в новое понятие – удаленный мониторинг состояния пациента. Такой подход к наблюдению за пациентом не только дает возможность, в контексте данного материала, говорить о возможности лечения в условиях домашнего стационара, но и переводит диагностический, лечебный и реабилитационный процесс на качественно новый уровень [4].
УДАЛЕННЫЙ МОНИТОРИНГ СОСТОЯНИЯ ПАЦИЕНТА
В обычной клинической практике пациент проходит диагностические процедуры в условиях лаборатории или диагностического подразделения лечебно-профилактического учреждения (ЛПУ). Как правило, исследования проводятся периодически, дискретно. И врач видит отрывочные данные о состоянии организма пациента на определенный момент времени. На основании этих дискретных данных врач строит предположение, что эти показатели примерно одинаковые на временном отрезке между несколькими исследованиями. И чем больше промежуток между проведением диагностических процедур, тем менее точно это предположение.
Современные технологии дают возможность выполнения ряда диагностических процедур в домашних условиях или, как принято говорить, по месту оказания медицинской помощи – «pointofcare» (POC). Как правило, такие исследования отличаются не только мобильностью и возможностью использования без специальных медицинских знаний, но и стоят гораздо дешевле, чем аналогичные процедуры, выполненные в условиях ЛПУ. Так, например, несколько десятков лет назад измерить уровень артериального давления можно было лишь в условиях ЛПУ. Сейчас же практически в каждой семье есть осциллометрические тонометр, а люди сами могут без труда измерить уровень артериального давления практически неограниченное число раз. Примерно похожая ситуация с измерением уровня сахара в крови, общим анализом мочи и многими другими лабораторными и инструментальными диагностическими процедурами [5]. Количество POC диагностических решений увеличивается со временем, затрагивая такие сложные области, кажущие ранее не достижимыми, например, ультразвуковую диагностику (рис. 1).
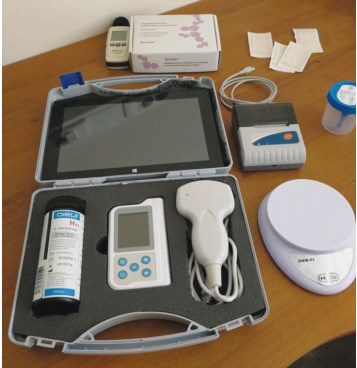
Рис. 1. Мобильный мочевой анализатор, УЗИ, урофлоуметр – из набора приборов (укладки) для урологического домашнего стационара
При мониторинге с помощью POC-приборов у врача появляется возможность иметь не дискретную, прерывающуюся во времени информацию о состоянии пациента, а практически online-доступ к физиологическим показателям организма пациента в любой момент времени. Такой подход дает не только возможность вовремя внести коррективы в терапию, принять обоснованное клиническое решение, но и обрести новые знания о нормальной и патологической физиологии человека.
Производители POC приборов все чаще наделяют оборудование специальными программами с возможностью передачи данных по электронным, беспроводным каналам связи на компьютеры, планшеты и смартфоны, которые, в свою очередь могут передать полученные и накопленные данные через интернет в облачные хранилища. Нередко этот процесс может быть автономным, без участия пользователей. Такие приборы имеют названия – интернет медицинских вещей (Internet of Medical Things, IoMT), по аналогии с интернетом вещей [2].
За последнее время количество подобных аппаратно-программных комплексов существенно увеличилось. Имеется два основных вектора, по которым осуществляется разработка IoMT: 1) медицинские приборы и решения становятся мобильными, доступными по цене и подключаемыми к интернету (глюкометры, тонометры, мочевые анализаторы, УЗИ и пр.), 2) бытовые приборы наделяются возможностью собирать информацию о физиологических показателях человека и окружающей его среды и, также, подключаются в интернет (весы, «умные» часы, «умные» кружки и пр.).
Сегодня есть довольно много разнообразных диагностических решений с различной степенью реализации, внедрения в практическое здравоохранения и разным уровнем доказательности их эффективности и безопасности, которые можно отнести к IoMT.
Их можно сгруппировать по нескольким классам:
- Портативные: компактные, легко переносимые (к месту нахождения пациента) приборы, используемые по требованию. Например, тонометры, глюкометры, весы, ЭКГ, портативные анализаторы, УЗИ и т.д.
- Носимые: приборы, которые длительно или постоянно находятся на теле пациента (условно здорового лица) с целью проактивного мониторинга физиологических функций. Например, фитнес-трекеры, ЭКГ-датчики, встроенные в одежду, носимые линзы, способные в слезной жидкости определять уровень глюкозы и т.д.
- Имплантируемые: вживленные в тело человека приборы, которые способны передавать с сенсоров некую информацию о состоянии здоровья и, получая «обратную связь», корректировать возникающие изменения в организме. Определенным примером могут служить инсулиновые помпы. Такие решения уже доступны, но с ними связаны некоторые технологические, научные и этические проблемы, что, отчасти, тормозит их широкое внедрение, которое впрочем видится очень перспективным в будущем [9,10].
- Фиксированные: приборы, которые имеют конкретную точку локализации в пространстве. Как правило, это продиктовано не техническими ограничениями, а необходимостью получения информации с сенсоров в конкретной зоне, локации. Примером могут служить приборы, собирающие информацию об окружающей среде (термометры, барометры, дозиметры и т.д.) или ведущие видеонаблюдение. Очень интересна в этом плане быстро развивающаяся в последнее время технология «умного дома» [6-8].
Использование таких диагностических приборов с целью мониторинга состояния пациента предоставляет новые возможности для лечения пациентов на дому и организации домашнего стационара.
Опыт организации домашних стационаров показывает, что диагностическое оборудование, используемое для мониторинга лечебного процесса, рационально объединять в стандартизированные наборы (укладки), которые могут использовать у пациентов со схожими диагнозами. Такой подход позволяет реализовать модель аренды оборудования на период организации дневного стационара, делает более удобным процесс подключения этого оборудования к информационной системе, стандартизирует назначения врача и позволяет обеспечить преемственность лечебно-диагностического процесса.
Пример диагностических укладок для мониторинга за пациентами в условиях домашнего стационара.
Диагностическая укладка для пациента после перенесенного острого инфаркта миокарда:
- индивидуальный ЭКГ (минимум 4-х канальный);
- прибор для измерения артериального давления - тонометр;
- прибор для определения уровня тропонина (cTnI) в крови белка, который выделяет сердечная мышца в кровь при инфаркте;
- прибор для определения уровня холестерина, триглицеридов и глюкозы крови;
- инфракрасный термометр;
- напольные весы с автоматической передачей данных в информационную систему;
- браслет для постоянного ношения с функциями оценки дневной физической активности, мониторинга частоты пульса, пульсовой волны, одноканальной ЭКГ.
Диагностическая укладка для беременных женщин с гестозом или высоким его риском:
- прибор для измерения артериального давления – тонометр;
- напольные весы с автоматической передачей данных в информационную систему;
- мочевой анализатор на тест полосках (11 показателей: белок, глюкоза, билирубин, относительная плотность, pH, кетоновые тела, скрытая кровь, уробилиноген, нитриты, лейкоциты, аскорбиновая кислота).
КАНАЛЫ КОММУНИКАЦИИ В УСЛОВИЯХ ДОМАШНЕГО СТАЦИОНАРА
Немаловажным аспектом для домашнего стационара является возможность осуществления коммуникации врача, медицинского работника с наблюдаемым пациентом и его представителями. Это крайне важно, т.к. обеспечивает не только контроль состояния пациента, выполнения процедур, но и улучшает аттрактивность к лечебному процессу, приближая его к условиям, аналогичным обычному стационару, в котором врач осуществляет регулярные (ежедневные) очные обходы своих пациентов. В случае регулярной связи с лечащим врачом у пациента и его близких есть понимание, что пациент находится под контролем специалиста. А внимание со стороны лечащего врача – очень важный аспект для выздоровления и уверенности в эффективности проводимой терапии.
В связи с этим стоит отметить, что при организации домашнего стационара крайне важно иметь возможность применения максимально приближенного к реальности канала коммуникации. Таким является видеоконференц-связь (ВКС). Считаем довольно критичным качество ВКС – качество канала и используемого оборудования должно быть высоким. Частота и длительность такого типа коммуникаций несомненно зависит от тяжести состоянии пациента, и решение принимает лечащий врач: как часто и как долго проводить видеовизиты. Но, очевидно, эти показатели не должны быть ниже, чем такие же, при пребывании аналогичного пациента в госпитале. Рекомендуем осуществлять видеовизиты не реже одного раза в сутки и длительностью не менее 15 минут за весь период наблюдения за пациентом в условиях домашнего стационара.
Хорошим дополнением к ВКС может служить отсроченный канал связи с помощью текстовых сообщений, способствующих быстрому решению вопросов, которые могут возникать в ходе мониторинга за состоянием пациента, как со стороны лечащего врача, медицинского персонала, так и со стороны самого пациента, его близких и ухаживающих лиц. В случае необходимости может быть задействована и ВКС.
По-прежнему остается актуальным использование в качестве резервного канала обычную телефонную связь. Как показала практика, такой связью пользуются и врачи, и пациенты в случае возникновения сложностей в использовании ВКС, текстовых сообщений, в основе которых, в подавляющем большинстве случаев, лежит интернет связь. Поэтому важно всем заинтересованным лицам иметь функционирующие телефоны (стационарные или мобильные) и актуальные номера, по которым можно связаться в случае возникновения такой необходимости.
ИНФОРМАЦИОННАЯ МОНИТОРИНГОВАЯ СИСТЕМА ДОМАШНЕГО СТАЦИОНАРА
Важным связующим звеном всех описанных выше частей домашнего стационара является информационная система, необходимая для создания единого информационного контура. В рассматриваемом контексте такая система называется информационная мониторинговая система домашнего стационара.
Информационная мониторинговая система (ИМС) домашнего стационара предназначена для дистанционного наблюдения за состоянием здоровья, ведения плана лечения пациента и контроля его выполнения, ведения электронной истории болезни (ЭИБ) и экономико-статистического учета оказываемых медицинских услуг. При необходимости такая система может содержать блок, связанный с решением юридических вопросов, таких как, договоры об условиях оказания услуг, информированное согласие пациента на обработку персональных данных и другое.
ПРИНЦИПЫ ФУНКЦИОНИРОВАНИЯ ИМС
Пациент или его законный представитель имеют возможность передавать лечащему врачу или другому медицинскому персоналу данные о состоянии здоровья, включая информацию с мобильных медицинских устройств и/или приложений (ММУП):
- сведения об общем состоянии здоровья;
- анамнез жизни;
- анамнез заболевания;
- показатели здоровья;
- результаты лабораторных и диагностических исследований;
- отметки о выполнении назначения и рекомендации.
На основании этих данных лечащий врач с помощью медицинской информационной системы учреждения (МИС) и /или телемедицинского сервиса передачи данных ведет историю болезни пациента (в том числе, создавая или корректируя лекарственные назначения, назначения медицинских услуг), ведет лист назначений, вводит данные экономико-статистического учета оказываемых пациенту медицинских услуг. При наличии технических возможностей эти данные могут быть интегрированы в МИС ЛПУ в полуавтоматическом и автоматическом режимах.
Обобщенная архитектура ИМС в виде событийной цепочки процессов представлена на рис. 2.
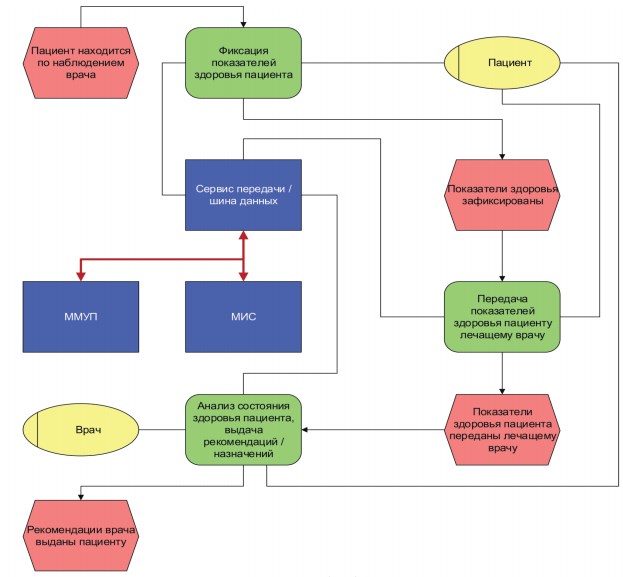
Рис. 2. Событийная цепочка процессов информационной системы мониторинга (ИМС) домашнего стационара
Основными интерфейсами взаимодействия пользователей с ИМС являются автоматизированное рабочее место врача (АРМ) и автоматизированное рабочее место пациента (или его законного представителя).
Основные функции АРМ врача:
- мониторинг основной информации о состоянии здоровья пациентов (просмотр электронной истории болезни);
- ведение настроек врача: просмотр профиля, переключение языка приложения, смена пароля, настройка оповещений;
- общение врача с пациентом: формирование списка диалогов, ведение диалога, прикрепление файлов к сообщению, просмотр текстовых и графических файлов в сообщениях;
- создание и мониторинг выполнения назначений;
- мониторинг текущих показателей здоровья пациента;
- мониторинг жалоб пациента на состояние здоровья;
- учет системных событий: оповещение о системных событиях, оповещение о пользовательских событиях.
Основные функции АРМ пациента или его законного представителя:
- ведение профиля пациента: редактирование персональных данных, контактной информации;
- ведение настроек пациента: переключение языка приложения, смена пароля, настройка оповещений;
- мониторинг основной информации о пациенте;
- вызов службы скорой медицинской помощи;
- мониторинг расписания назначений;
- ведение дневниковых записей;
- общение пациента с врачом: формирование списка диалогов, ведение диалога, прикрепление файлов к сообщению, просмотр текстовых и графических файлов в сообщениях, управление вызовами видеозвонка, подключение к видеомосту, проведение видеозвонка, завершение видеосвязи;
- учет показателей здоровья: ручной ввод значений показателей состояния здоровья, сопряжение МУПП с профилем пациента и автоматизированный ввод значений показателей состояния здоровья в ИМС, мониторинг текущих измерений показателей;
- отметки о выполнении назначений врача;
- учет системных событий: оповещение о системных событиях, оповещение о пользовательских событиях (новые сообщения, новые назначения, изменения назначений, предварительные уведомления о назначении, пропущенные назначения, новые события в календаре, отмена запланированного события, время до наступления запланированного события).
ВЫВОДЫ
Подводя итоги, можно сказать, что в ряде случаев домашний стационар является хорошим выбором для лечения пациентов с ограниченными возможностями, пожилых людей и пациентов с хроническими заболеваниями.
Современные технологии, такие, как специализированное программное обеспечение, портативные диагностические приборы, применяемые по месту оказания медицинской помощи, коммуникационные каналы между врачом и пациентом, расширяют возможности домашнего стационара.
Представленные аппаратно-программные решения развиваются и могут быть перспективными для уменьшения количества и длительности госпитализации у ряда пациентов без потери качества лечебного процесса.
Предложенный подход требует стандартизации его применения, изучения отдаленных последствий, экономической эффективности с участием в этом процессе экспертов разных медицинских специальностей.
Исследование не имело спонсорской поддержки.
Авторы заявляют об отсутствии конфликта интересов.
ЛИТЕРАТУРА
- Значкова Е.А., Гришина Н.К., Соловьева Н.Б. К вопросу о повышении эффективности деятельности первичного звена медицинской помощи на основе персонифицированного подхода к пациентам, страдающим множественными хроническими заболеваниями. Byulleten Nacional nogo nauchno-issledovatel skogo instituta obshchestvennogo zdorov ya imeni N.A. Semashko 2016;6:18-26. [Znachkova EA, Grishina NK, Solovyova NB. The question of improving the performance primarycare based individualapproach to patientssuffering from multiplechronic diseases. Byulleten Nacional nogo nauchno-issledovatel skogo instituta obshchestvennogo zdorov ya imeni N.A. Semashko. 2016;6:18-26. (In Russ.)].
- Лебедев Г.С., Шадеркин И.А., Фомина И.В., Лисненко А.А. с соавт. Интернет медицинских вещей: первые шаги по систематизации. Zhurnal telemediciny i ehlektronnogo zdravoohraneniya. 2017; 3(5):128-136. [Lebedev GS, Shaderkin IA, Fomina IV, Lisnenko AA et al. Internet of medical things: first steps in systematization. Zhurnal telemediciny i ehlektronnogo zdravoohraneniya. 2017; 3(5):128-136. (In Russ.)].
- Лебедев Г.С., Шадеркин И.А., Фомина И.В., Лисненко А.А. с соавт. Эволюция интернет-технологии в системе здравоохранения. Æóðíàë Zhurnal telemediciny i ehlektronnogo zdravoohraneniya. 2017;2(4):63-78. [Lebedev GS, Shaderkin IA, Fomina IV, Lisnenko AA etal. Evolution of internet technologiesin healthcare. Zhurnal telemediciny i ehlektronnogo zdravoohraneniya. 2017;2(4):63-78. (In Russ.)].
- Шадеркин И.А., Цой А.А., Сивков А.В., Шадеркина В.А. с соавт. mHealth новые возможности развития телекоммуникационныхтехнологий в здравоохранении.Eksperimentalnaya i klinicheskaya urologiya. 2015;2:142-148. [Shaderkin IA, Coy AA, Sivkov AV et al. mHealth the new opportunities of telecommunication technologies in health care. Eksperimentalnaya i klinicheskaya urologiya. 2015; 2: 142 148. (In Russ.)].
- Шадеркин И.А., Владзимирский А.В., Цой А.А, Войтко Д.А., Просянников М.Ю., Зеленский М.М. Диагностическая ценность портативного анализатора мочи «ЭТТА АМП-01»,как инструмента самостоятельного мониторинга в mHealth и при скрининге в первичном звене медицинской помощи, Eksperimentalnaya i klinicheskaya urologiya. 2015; 4: 22 26. [Shaderkin IA, Vladzymyrskyy AV, Coy AA, Voytko DA, Prosyannikov MY, Zelenskiy MM. Diagnosticvalue of the portable urineanalyzer "ETTA AMP-01" as a tool for self-monitoring in mHealth and screening in primary care. Eksperimentalnaya i klinicheskaya urologiya. 2015; 4: 22 26. (In Russ.)].
- De Bock M, Dart J, Roy A et al. Exploration of the Performance of a Hybrid Closed Loop Insulin Delivery Algorithm That Includes Insulin Delivery Limits Designed to Protect Against Hypoglycemia. J Diabetes Sci Technol. 2017;11(1):68-73.
- De Roure D, Creese S, Dutton W. The IOT: making the most of the Second Digital Revolution. The Government Office for Science, 2014.
- Garg SK, Weinzimer SA, Tamborlane WV etal. Glucose Outcomes with theIn-Home Use of a Hybrid Closed-Loop Insulin Delivery System in Adolescentsand Adults with Type 1 Diabetes. Diabetes Technol Ther. 2017;19(3):155-163.
- Miyamoto A, Lee S, Cooray NF, Lee S, Mori M et al. Inflammation-free, gas-permeable, lightweight,stretchable on-skin electronics with nanomeshes. Nat Nanotechnol. 2017;12(9):907-913.
- Nichols SP, Balaconis MK, Gant RM, Au-Yeung KY, Wisniewski NA. Long-Term In Vivo Oxygen Sensors for Peripheral Artery Disease Monitoring. Adv Exp Med Biol. 2018;1072:351-356.
- Zohrabian A, Kapp JM, Simoes EJ. The economic case for US hospitals to revise theirapproach to heart failurereadmission reduction. Ann Transl Med. 2018;6(15):298.





































