ВВЕДЕНИЕ
Телемедицинские технологии – это инструмент системы здравоохранения, предназначенный для решения организационных, ресурсных, клинических и иных задач. Эффективность применения этого инструмента может значительно варьироваться в зависимости от локальных условий и обстоятельств, в том числе, связанных с адекватностью выбора и внедрения конкретной методологии или системотехнического решения. Для организатора здравоохранения вопрос измерения такой эффективности является достаточно актуальным, так как позволяет контролировать результативность управленческих решений, операционной деятельности, а также формировать мероприятия по непрерывному улучшению качества [1].
Первые подходы к решению проблемы оценки качества использования телемедицины были предложены еще в 1970-х годах. Основные акценты были сделаны на определение эквивалентности диагностических решений, принимаемых очно или дистанционно. Позднее оценка эффективности телемедицинского взаимодействия расширилась, были вовлечены аспекты экономики, технической надежности и безопасности, влияния на доступность медицинской помощи. Соответствующие исследования проводилась достаточно большим количеством авторов, однако системного подхода выработано не было [2].
В период 2000-2010 гг. перечень метрик эффективности расширился за счет удовлетворенности пациентов, показателей клинической, организационно-управленческой, социальной, операционной (проектной) результативности. Важным достижением стало появление многочисленных систематических обзоров, позволивших упорядочить накопленные знания о результативности применения телемедицинских технологий [3-5]. Это обеспечило высокий уровень доказательности, столь критичный для практического здравоохранения. Начался переход к формированию стандартных механизмов оценки и обеспечения качества медицинской помощи, оказываемой с применением телемедицинских технологий [6].
В настоящее время произошло юридическое и методологическое разделение телемедицины на два направления: дистанционное взаимодействие медицинских работников между собой или с пациентами (законными представителями) [7-8]. Возникла явная необходимость формирования параллельных подходов для оценки эффективности, учитывающих особенности каждого направления. Это обусловлено еще и тем, что применение телемедицинских технологий в формате «пациент-врач» создает особые условия и специфические риски, поэтому требует разработки специальных подходов к управлению качеством. В настоящее время проводятся отдельные исследования по оценке результативности телемедицинских консультаций «пациент-врач» и дистанционного мониторинга [9- 12], однако систематизированная методология анализа отсутствует.
Цель исследования. Разработать методическую основу для комплексной оценки качества и эффективности дистанционного взаимодействия медицинских работников и пациентов (законных представителей) с применением телемедицинских технологий.
МАТЕРИАЛЫ И МЕТОДЫ
В качестве источника первичных данных использованы систематизирующие научные публикации, содержащие обоснования и описания моделей и методологий оценки эффективности телемедицины. Дополнительно рассмотрены публикации, в которых проведена валидизация таких моделей и методологий. Также использованы собственные теоретические разработки (классификация и формальные описания методов оценки эффективности телемедицины), накопленный практический опыт организации телемедицинского консультирования в формате «пациент-врач» [2,13].
Исследование выполнено на основе системного подхода, использовались методы анализа и синтеза.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
В этом исследовании мы рассматриваем эффективность телемедицинских технологий как представленную в виде объективных показателей продуктивность использования информационно-коммуникационных инструментов для дистанционной медицинской помощи и услуг, организации здравоохранения.
Суммируя ряд литературных данных можно утверждать, что в период до 2010 года оценка эффективности телемедицины проводилась по двум рамочным направлениям:
- Оценка производственных процессов, если телемедицина использовалась как средство их улучшения.
- Результаты оказания новых видов медицинской помощи или услуг, если они формировались посредством телемедицины.
В соответствии с текущим уровнем развития отсутствовало методическое разделение на оценку эффективности телемедицинского взаимодействия медицинских работников или врачей и пациентов. Более того, явные акценты были сделаны на «интересы» медицинских работников и организаций, экономический аспект. Влияние и участие пациента практически не рассматривалось, либо однобоко изучалось с позиций удовлетворенности клиента оказанной услугой [14-15]. В современных условиях такой подход полностью устарел, поэтому соответствующие разработки к рассмотрению мы не приняли.
После 2010 г. наметилось развитие отдельных подходов и методов оценки качества и эффективности применения телемедицинских технологий.
Предложена переходная концепция представления телемедицинского консультирования как компонента сети медицинских организаций и общей среды (общества), позволяющая проводить комплексную оценку эффективности телемедицины с учетом ее разновидностей (рис. 1) [16]. Такая оценка уже включала ключевые индикаторы качества работы телемедицинской системы с точки зрения персональной значимости для данного индивидуума (пациента). Вместе с тем, в рамках концепции разработаны конкретные метрики для таких участников процесса телеконсультирования, как консультируемый врач, эксперт и координатор, но показатели для пациента лишь намечены.
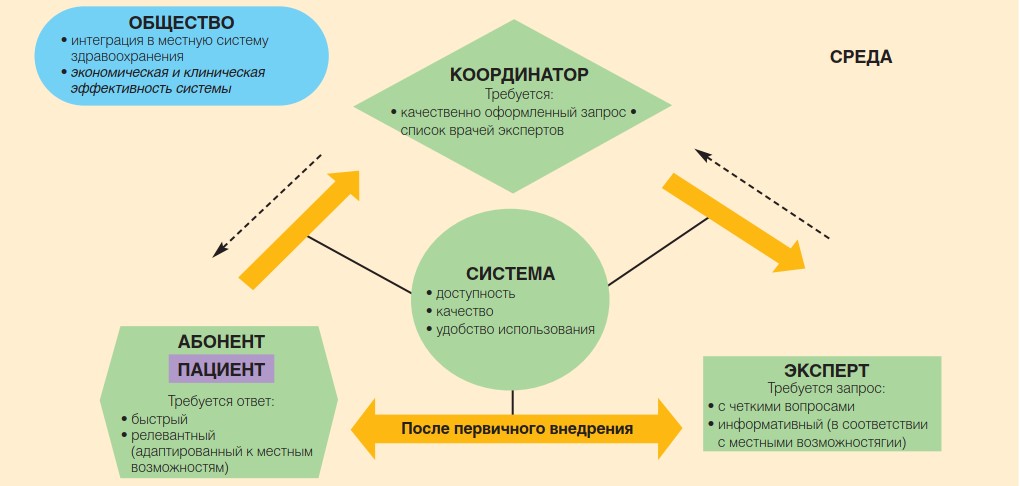
Рис. 1. Концепция представления телемедицинского консультирования как компонента сети медицинских организаций и общей среды (общества)
Fig. 1. The concept of presenting telemedicine consulting as a component of a network of medical organizations and the general environment (society)
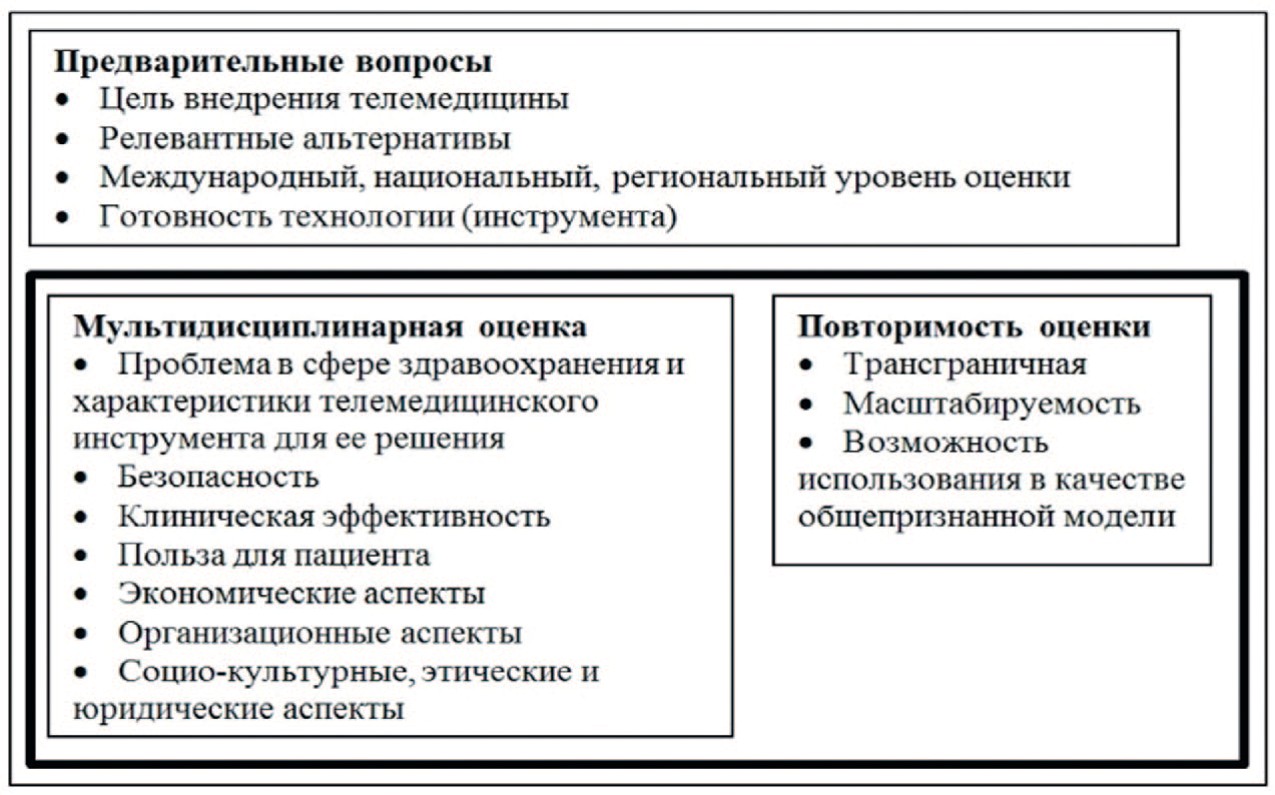
Рис. 2. Элементы «Модели изучения телемедицинских систем» (т.н. «MAST»)
Fig. 2. Elements of «Models for the study of telemedicine systems» (so-called «MAST»)
В 2014 г. была предложена «Модель оценки качества телемедицинского сеанса с позиции пациента», которая включала следующие элементы [17]:
1. Качество информационно-коммуникационной системы (надежность, полезность, производительность, приемлемость для медицинских организаций, сложность интерфейсов, эргономичность).
2. Качество информации:
2.1. Технологические аспекты (четкость звука, разрешение видео, обработка движущегося изображения, обратная связь).
2.2. Аспекты окружающей среды (звукоизоляция, освещенность).
3. Качество сервиса и поддержки:
3.1. Человеческий фактор (техническая поддержка, организация расписаний, обучение пациентов по использованию телемедицинских систем).
3.2. Окружающая среда (приватность, комфортная температура в помещении, комфортная обстановка в помещении).
4. Качество использования (пациент-центрированность, эффект телеприсутствия, навыки персонала по использованию телемедицины, координация персонала, четкость управления, доступ к медицинским документам пациента, клинический профессионализм, комбинация с очным обследованием пациента).
Данная разработка действительно широко отражала результативность для пациента, однако отличалась «однобокостью» – метрики для медицинского персонала и организаций, системы здравоохранения в целом отсутствовали.
Наиболее значительной методической разработкой для оценки качества дистанционного взаимодействия в формате «пациент-врач» является «Модель изучения телемедицинских систем» (англ. Model for assessment of telemedicine application – MAST) (рис. 2) [18].
Рис. 2. Элементы «Модели изучения телемедицинских систем» (т.н. «MAST»)
Fig. 2. Elements of «Models for the study of telemedicine systems» (so-called «MAST»)
Отличительная черта этой модели – комплексность, обеспечивающая оценку качества телемедицины на всех этапах, начиная с оценки готовности и внедрения. Оценка эффективности базируется на совокупности позиций (групп метрик), упорядоченных в семи доменах:
- проблема в сфере здравоохранения и характеристики телемедицинского инструмента для ее решения;
- безопасность;
- клиническая эффективность;
- польза для пациента;
- экономические аспекты;
- организационные аспекты;
- социо-культурные, этические и юридические аспекты.
Модель «MAST» предполагает оценку качества телемедицины для всех участников ее использования, сочетает эпидемиологические, клинические, экономические, социальные и иные показатели. О качестве модели говорит тот факт, что ее применили в качестве методической основы для своих исследований ряд авторов [19-23]. Вместе с тем, полагаем, что недостатками модели являются неупорядоченность и неконкретность метрик, а также отсутствие целеполагания (то есть явной постановки задач при анализе эффективности), что резко ограничивает применимость «MAST» в практическом здравоохранении. Тем не менее, принципы формирования модели «MAST» были взяты нами за определенную основу.
На основе систематизированных литературных данных и собственного практического опыта нами предложена матрица оценки качества телемедицинского консультирования пациентов (законных представителей) (схема).
В соответствии с матрицей оценка качества должна проводиться по четырем доменам «Доступность», «Эффективность», «Безопасность» и «Ответственность» с позиций всех участников процесса дистанционного взаимодействия, а именно:
- Пациента и/или законного представителя.
- Консультанта – медицинского работника.
- Оператора телемедицинской информационной системы.
- Медицинской организации.
- Системы здравоохранения (общества).
В домене «Доступность» оцениваются возможность использовать телемедицинские технологии, приемлемость конкретного инструмента; определяются характеристики ресурсов, процессов, результатов при внедрении и применении телемедицины.
С учетом того, что телемедицинские технологии – это инструмент для решения конкретных клинико-организационных задач для участника «Медицинская организация» и «Система здравоохранения» здесь введены субдомены соответственно:
- «Задача в деятельности медицинской организации (сети медицинских организаций)» – оценка целевой группы пациентов для использования телемедицинского инструмента, его описание и существующий опыт использования.
- «Задача в сфере здравоохранения» – оценка целевых субъектов (пациентов, медицинских организаций и т.д.) для использования телемедицинского инструмента, его описание и существующий опыт использования.
В домене «Безопасность» проводятся идентификация, изучение и профилактика угроз и рисков.
Наиболее разнообразен и адаптирован к интересам конкретных участников домен «Эффективность». В его рамках может проводиться оценка:
- отношения к применению телемедицинских технологий;
- реализации и приемлемости конкретного телемедицинского инструмента;
- соответствия законодательной базе, а также определение возможных юридических барьеров и рисков.
Также в этом домене анализируются клинический профессионализм, системное и частное влияние применения телемедицинских технологий, а также проводится социально-экономическое изучение компании (поставщика, оператора), конкретного инструмента телемедицины, бизнес-кейса.
В домене «Ответственность» рассматриваются юридические, этические и информационные аспекты ответственности конкретного участника.
Матрица построена с учетом целеполагания для каждого участника, содержит конкретные метрики, обеспечивающие комплексный анализ. Она адаптирована к условиям и нормативному обеспечению отечественной системы здравоохранения. Например, в число участников включен «оператор телемедицинской информационной системы» – специфический субъект, предусмотренный текущим законодательством в сфере информатизации здравоохранения.
Как методологическая основа матрица может использоваться не только в роли инструмента сугубо научного анализа, но и как средство внутреннего и ведомственного контроля качества.
ВОВЛЕЧЕНИЕ ПАЦИЕНТОВ
Авторы BCMJ [18] предлагают ряд стратегий для поощрения совместной работы с информацией о здоровье, которые можно применить на встрече с пациентом и самостоятельно:
- В конце приема спросить у пациента, имеющего смартфон, использует ли он приложения для отслеживания показателей здоровья, и если да — то какие и почему.
- Каждый месяц стараться узнать хотя бы об одном новом приложении – сообщать о них пациентам.
- Пробовать устройства и приложения самим и наблюдать эффекты.
- Спрашивать у пациентов, какие приложения им особенно нравятся и почему, какая информация для них наиболее ценна.
- Ознакомившись с рядом приложений, советовать их пациентам по мере необходимости и объяснять, в чем их польза.
- Обязательно отслеживать показатели пациентов, использующих технологии мониторинга.
- Справляться о том, продолжают ли они это использование и получают ли от него пользу.
- Делиться информацией об устройствах и приложениях с другими специалистами здравоохранения, узнавать, чем они пользуются сами и что рекомендуют пациентам.
Помимо этого, американские эксперты приводят в пример ряд предложений, которые можно привести пациенту, чтобы стимулировать его к использованию технологий мониторинга здоровья [23]:
- Занять активную позицию в поддержании собственного здоровья, выбрав хотя бы одно приложение или средство, которое в этом поможет.
- Научиться искать и выбирать приложения для отслеживания показателей здоровья, начиная с бесплатных, и со временем создать подходящую для себя подборку.
- Подумать, каким образом эти средства могут быть полезны: нужно больше времени уделять физической активности? Сбросить несколько лишних килограммов? Знать об уровне своего артериального давления или отслеживать показатели сна?
- Консультироваться и делиться данными со специалистами здравоохранения, чтобы использование технических средств было корректным и безопасным.
- Сообщать своему лечащему врачу о новых приложениях и устройствах, которые используются с целями мониторинга показателей организма.
Имея опыт более 250 тысяч дистанционных консультаций на портале для урологических пациентов «Мой уролог» [24, 25] мы предлагаем ряд практических стратегий для повышения мотивации применения пациентом мобильных технологий мониторинга и поощрения совместной работы с информацией о здоровье:
- Объясните пациенту зачем вы предлагаете использовать мобильные технологии, какие от этого он получит выгоды для себя и для своего здоровья.
- Помогите пациенту установить на его смартфон приложение – пусть все это пациент сделает сам в вашем присутствии. Не делайте за него все действия, просто помогайте ему советом, следя за процессом.
- Возраст пациента не является противопоказанием для использования технологий домашнего дистанционного мониторинга. Практика показала, что пациенты, понимая важность наблюдения для своего здоровья, быстро осваивают эти решения и в последующем свободно их применяют в домашних условиях.
- Если пациент не имеет опыта использования мобильных технологий, привлеките к помощи его близких, которые владеют этими навыками.
- Обучите пациента (или его близкого) как пользоваться предложенными решениями – приложениями и персональными приборами. Убедитесь, что пациент все понял и может выполнять данные вами рекомендации. Для этого попросите его при вас (лучше всего на очном приеме) выполнить действия, которые ему предстоит делать в домашних условиях – запустить приложение, выполнить самостоятельно анализ, загрузить данные с прибора на смартфон, уста= новить тестовую связь с вами, как лечащим врачом. Это требует времени, но такие затраты в последующем окупятся за счет быстрого и правильного выполнения назначений.
- Дайте пациенту альтернативный канал коммуникации с вами или клиникой на случай, если у него возникнут сложности при использовании дистанционных технологий. Это может быть телефон или контакт через привычный ему мессенджер.
- Регулярно проверяйте данные о здоровье пациента. Частота такой проверки зависит от характера, проводимого пациентом исследования (измерение АД, температуры, выполнение анализа мочи и пр.) и характера течения заболевания. Лучше это делать в одно время один раз в день у всех наблюдаемых вами пациентов. Но не реже одного раза в семь дней (неделю). Для удобства, увеличения производительности и качества клинической оценки (мониторинга), лучше использовать специальные инструменты для отображения мониторируемых параметров, так называемые даш-борды, которые позволяют выводить на экран в удобном (часто графическом) виде данные пациента. Также помогают в этом вопросе инструменты для автоматизации анализа данных – поиска отклонения от нормы, наличия корреляции с системой нотификации.
- Сообщайте пациентам о важных отклонениях нормы мониторируемых показателей, а также о положительных результатах терапии. Это вовлекает в процесс лечения и мотивирует пациентов продолжать пользование приложением. Через некоторое время пациенты сами начинают понимать, что для него означают измеряемые параметры.
- Вносите коррективы в проводимую терапию в зависимости от мониторируемых показателей.
- Назначьте регулярные телемедицинские консультации с пациентом (не реже одного раза в месяц), на которых вы с ним будете обсуждать результаты мониторинга и проводимой терапии. Объясняйте показатели здоровья пациенту, указываете на достижимые или недостижимые им целевые показатели. Обсуждайте с пациентом вопросы, связанные с самостоятельным выполнением им назначений: какие есть сложности при выполнении этих процедур, включая технические вопросы.
- Стимулируйте пациента быть активным участником процесса мониторинга. Дайте ему возможность быть инициатором внеплановых телемедицинских консультаций при возникновении у него вопросов по проводимому мониторингу. Объясните пациенту, что у вас есть другие плановые задачи (прием, консультации, обходы и пр.) и поэтому вы может не отвечать на его вопросы мгновенно, но обязательно это сделает, как только у вас появится для этого время (лучше отвечать пациенту в течение рабочего дня).
- Назначайте плановые очные консультации в клинике, чтобы провести дополнительные обследования и очно осмотреть пациента.
Мы считаем, что пациенты, прибегающие к использованию дистанционных технологий, лучше видят и понимают взаимосвязь между своими ежедневными привычками — рационом, режимом сна, приверженности назначенному лечению и т.д. и состоянием собственного здоровья. Помимо этого, с внедрением удаленного мониторинга медицинская помощь становится более доступной для жителей сельских и труднодоступных районов. В ряде случаев пациент может передать свои данные для рассмотрения врачу и избежать очного визита.
Специалист системы здравоохранения (врач, фельдшер) получает таким образом более достоверное представление о ежедневной активности и привычках пациента, что иногда позволяет оперативно вносить корректировки в выбранный режим лечения [18, 26]. Извлечь пользу из применения таких технологий могут не только доктора, но и, скажем, сиделки, которым предоставляется возможность в любой момент наблюдать за данными подопечных.
ВЫВОДЫ
Рост востребованности дистанционных медицинских услуг, активное включение телемедицинских консультаций в формате «пациент-врач» в территориальные программы государственных гарантий оказания гражданам бесплатной медицинской помощи по системе обязательного медицинского страхования целого ряда субъектов Российской Федерации, общее интенсивное развитие телемедицины требуют наличия методологии обеспечения и контроля качества.
Сформирована матрица оценки качества телемедицинского консультирования пациентов (законных представителей), предназначенная для оценки качества по четырем доменам «Доступность», «Эффективность», «Безопасность» и «Ответственность» с позиций всех участников процесса дистанционного взаимодействия. В ней учтены аспекты целеполагания и интересов каждого участника процесса телемедицинского консультирования в формате «пациент-врач», содержатся структурированные метрики (табл.1).
Матрица может использоваться как основа научных исследований, но, прежде всего, как методология внутреннего и ведомственного контроля качества медицинской помощи, оказываемой с применением телемедицинских технологий.
Таблица 1. Матрица оценки качества телемедицинского консультирования пациентов (законных представителей)
Table 1. Matrix for assessing the quality of telemedicine consultation of patients (legal representatives)
| ДОМЕН | ОПРЕДЕЛЕНИЕ | ОСНОВНЫЕ МЕТРИКИ |
|---|---|---|
| ПАЦИЕНТ / ЗАКОННЫЙ ПРЕДСТАВИТЕЛЬ | ||
| Доступность | Возможность использовать телемедицинские технологии, приемлемость конкретного инструмента | • Технологическая доступность • Экономическая доступность • Социально-культурная доступность (наличие и влияние гендерно-демографических, языковых, религиозных, психологических, когнитивных и иных факторов) |
| Безопасность | Идентификация, изучение и профилактика угроз и рисков | • Выполнение процедуры идентификации и аутентификации • Выполнение процедуры получения информированного добровольного согласия • Выполнение требований по защите персональных данных • Объем информированности о возможностях и степень понимания ограничений телемедицинского консультирования • Уверенность в рекомендациях (наличие доказательной базы в рекомендациях; степень доверия) • Техническая надежность • Конфликты и жалобы (структура, частота, последствия) • Гарантированность экстренного реагирования в кризисных ситуациях по месту нахождения пациента (законного представителя) |
| Эффективность | Отношение к применению телемедицинских | • Удовлетворенность услугой • Релевантность рекомендаций • Реализуемость рекомендаций • Вовлеченность • Влияние услуги на исходы, качество жизни • Осведомленность о принципах биоэтики |
| Ответственность | Юридические, этические и информационные аспекты личной ответственности | • Степень понимания личной юридической ответственности • Степень информированности • Приверженность рекомендациям по проведению телемедицинских консультаций • Наличие нормативно-правовой базы |
| КОНСУЛЬТАНТ-МЕДИЦИНСКИЙ РАБОТНИК | ||
| Доступность | Возможность использовать телемедицинские технологии, приемлемость конкретного инструмента | • Технологическая доступность • Коммуникативные возможности инструмента • Доступность верифицированной медицинской документации |
| Определение характеристик ресурсов, процессов, результатов при внедрении и применении телемедицины | • Интегрированность в производственные процессы • Производительность труда • Эффективность |
|
| Безопасность | Идентификация, изучение и профилактика угроз и рисков | • Выполнение процедуры идентификации и аутентификации • Выполнение процедуры получения информированного добровольного согласия • Выполнение требований по защите персональных данных • Приверженность системе показаний и противопоказаний (корректность отбора пациентов на телемедицинские консультации) • Приверженность сценариям и внутренним регламентам • Техническая надежность • Наличие системы экстренного реагирования в кризисных ситуациях |
| Эффективность | Профессионализм | • Приверженность клиническим рекомендациям (правилам, порядками оказания медицинской помощи) • Приверженность принципам биоэтики и деонтологии • Степень владения навыками дистанционного взаимодействия • Степень понимания локальных нужд и возможностей пациента/законного представителя • Преемственность в действиях и рекомендациях • Наличие доказательной базы в рекомендациях • Клиническое качество (совокупность метрик для данного профиля медицинской помощи) • Удовлетворенность • Конфликты и жалобы (структура, частота, последствия) |
| Ответственность | Юридические, этические и информационные аспекты личной ответственности | • Степень понимания личной юридической ответственности • Качество документирования телемедицинских консультаций |
| ОПЕРАТОР ТЕЛЕМЕДИЦИНСКОЙ ИНФОРМАЦИОННОЙ СИСТЕМЫ | ||
| Доступность | Возможность использовать телемедицинские технологии, приемлемость конкретного инструмента | • Стандартизация, адаптируемость и бесшовная интеграция • Социально-экономическая, культурная, технологическая готовность пользователей • Сравнительный экономический анализ и анализ рынка |
| Определение характеристик ресурсов, процессов, результатов при внедрении и применении телемедицины | • Внутренняя система менеджмента качества и ее результативность • Корпоративная культура |
|
| Безопасность | Идентификация, изучение и профилактика угроз и рисков | • Выполнение процедуры идентификации и аутентификации • Выполнение процедуры получения информированного добровольного согласия • Выполнение требований по защите персональных данных • Реализация контроля приверженности пользователей внутренним регламентам и правилам • Техническая надежность |
| Эффективность | Отношение к применению телемедицинских | • Удовлетворенность услугой • Релевантность рекомендаций • Реализуемость рекомендаций • Вовлеченность • Влияние услуги на исходы, качество жизни • Осведомленность о принципах биоэтики |
| Оценка соответствия законодательной базе и определение возможных юридических барьеров и рисков | • Оценка класса риска • Соответствие юридическим нормам для информационных систем в сфере здравоохранения • Степень реализации и актуальности информирования |
|
| Социально-экономическое изучение компании, конкретного инструмента телемедицины, бизнес-кейса | • Экономический («фармакоэкономический») анализ • Эффективность инвестиций • Рентабельность • Востребованность услуг • Эффективность управленческих решений • Приверженность принципам бизнес- и биоэтики, деонтологии |
|
| Ответственность | Юридические, этические и информационные аспекты личной ответственности | • Степень понимания личной юридической ответственности • Комплексность решений по обеспечению ответственности (информирование, юридическая поддержка, страхование и т.д.) |
| МЕДИЦИНСКАЯ ОРГАНИЗАЦИЯ | ||
| Доступность | Возможность использовать телемедицинские технологии, приемлемость конкретного инструмента | • Технологическая и инфраструктурная готовность • Готовность и вовлеченность персонала • Обеспечение развития научной и методической базы • Степень информированности о стандартизации и применения конкретных стандартов |
| Определение характеристик ресурсов, процессов, результатов при внедрении и применении телемедицины | • Внутренняя система менеджмента качества и ее результативность • Формализация и оптимальность бизнес-процессов • Стандартизация документирования • Качество и регулярность работы по непрерывному обучению медицинского персонала оказанию медицинской помощи с применением телемедицинских технологий • Регулярность информирования пациентов (с учетом различных целевых аудиторий) |
|
| Субдомен: Задача в деятельности медицинской организации (сети медицинских организаций) | Целевая группа пациентов для использования телемедицинского инструмента, его описание и существующий опыт использования | • Целеполагание • Характеристики целевой группы пациентов и связанных производственных процессов • Ретроспективный опыт применения телемедицинских технологий • Реализация мониторинга текущих процессов применения телемедицинских технологий |
| Безопасность | Идентификация, изучение и профилактика угроз и рисков | • Приверженность юридическим нормам по информационной безопасности, защите персональных данных, применению информационных систем в сфере здравоохранения, охране труда • Реализация контроля приверженности персонала системе показаний и противопоказаний • Реализация контроля приверженности персонала внутренним регламентам и правилам, клиническим рекомендациям, порядкам и правилам оказания медицинской помощи • Интегрированность телемедицинского инструмента в единый цифровой контур • Конфликты (виды, частота, последствия) • Наличие системы экстренного реагирования в кризисных ситуациях с контролем рисков и ограничений |
| Эффективность | Системное и частное влияние применения телемедицинских технологий | • Влияние на показатели деятельности медицинской организации • Влияние на исходы в целевых группах пациентов (включая качество жизни) • Клиническое качество (совокупность метрик для данного профиля медицинской помощи) |
| Социально-экономическое изучение деятельности, конкретного инструмента телемедицины | • Соответствие результатов целеполаганию • Эффективность использования ресурсов, выявление резервов • Экономический («фармакоэкономический») анализ • Востребованность медицинских услуг, оказываемых с применением телемедицинских технологий • Эффективность управленческих решений • Приверженность принципам биоэтики, деонтологии |
|
| Ответственность | Юридические, этические и информационные аспекты личной ответственности | • Степень понимания личной юридической ответственности • Качество документирования телемедицинских консультаций |
| СИСТЕМА ЗДРАВООХРАНЕНИЯ | ||
| Доступность | Возможность использовать телемедицинские технологии, приемлемость конкретного инструмента | • Технологическая и инфраструктурная готовность, стандартизация • Состояние системы финансирования услуг/медицинской помощи с применением телемедицинских технологий • Обеспечение готовности и непрерывного развития компетенций медицинского персонала в сфере оказания медицинской помощи с применением телемедицинских технологий • Обеспечение развития нормативно-правовой базы • Системность информирования населения (с учетом различных целевых аудиторий) и масштабность мер по устранению цифрового неравенства |
| Субдомен: Задача в сфере здравоохранения | Целевые субъекты (пациенты, медицинские организации и т.д.) для использования телемедицинского инструмента, его описание и существующий опыт использования | • Целеполагание • Характеристики целевых субъектов и связанных производственных процессов • Ретроспективный опыт применения телемедицинских технологий • Реализация мониторинга текущих процессов применения телемедицинских технологий |
| Безопасность | Идентификация, изучение и профилактика угроз и рисков | • Приверженность юридическим нормам по информационной безопасности, защите персональных данных, применению информационных систем в сфере здравоохранения, охране труда • Реализация контроля приверженности персонала системе показаний и противопоказаний • Реализация контроля приверженности персонала внутренним регламентам и правилам, клиническим рекомендациям, порядкам и правилам оказания медицинской помощи • Интегрированность телемедицинского инструмента в единый цифровой контур |
| Эффективность | Системное и частное влияние применения телемедицинских технологий | • Влияние на показатели деятельности системы здравоохранения, сетей медицинских организаций • Влияние на демографические, эпидемиологические и иные показатели здоровья населения • Совокупный анализ влияния на исходы и качество жизни в целевых группах пациентов • Используемость, качество, финансовые характеристики медицинских услуг, оказываемых с применением телемедицинских технологий • Качество и регулярность мероприятий по развитию этики и деонтологии |
| Социально-экономическое изучение системы здравоохранения, конкретного инструмента телемедицины, бизнес-кейса | • Соответствие результатов целеполаганию • Рентабельность • Экономический («фармакоэкономический») анализ • Эффективность инвестиций • Эффективность использования ресурсов, выявление резервов • Востребованность медицинских услуг, оказываемых с применением телемедицинских технологий • Эффективность стратегических управленческих решений |
|
| Ответственность | Юридические, этические и информационные аспекты личной ответственности | • Степень понимания личной юридической ответственности • Комплексность решений по обеспечению ответственности (информирование, юридическая поддержка, страхование и т.д.) |
ЛИТЕРАТУРА
- Владзимирский А.В., Лебедев Г.С. Телемедицина. М.: ГЭОТАР Медиа, 2018. 576 с. [Vladzymyrskyy A.V., Lebedev G.S. Telemedicina. Moscow, GEOATR-Media, 2018. 576 s. (in Russian)].
- Владзимирский А.В. История телемедицины: стоя на плечах гигантов (1850-1979). М.: Де`Либри, 2019. 410 с. [Vladzymyrskyy A.V. Istorija telemediciny: stoja na plechah gigantov (1850-1979). Moscow: De’Libri, 2019.410 s. (In Russian)].
- Bergmo TS. Can economic evaluation in telemedicine be trusted? A systematic review of the literature. Cost Eff Resour Alloc 2009;7:18. Published online 2009 October 24. https://doi.org/10.1186/1478-7547-7-18.
- Hailey D, Roine R, Ohinmaa A. Systematic review of evidence for the benefits of telemedicine. J Telemed Telecare 2002;8(Suppl. 1):1–30.
- Hersh WR, Hickam DH, Severance SM, Dana TL, Krages KP, Helfand M. Diagnosis, access and outcomes: Update of a systematic review of telemedicine services. J Telemed Telecare 2006;12(suppl 1):S2:3–31.
- Aoki N, Dunn K, Johnson-Throop KA, Turley JP. Outcomes and methods in telemedicine evaluation. Telemed J E Health 2003 Winter;9(4):393-401.
- Владзимирский А.В. Первичная телемедицинская консультация «пациент-врач»: первая систематизация методологии. Журнал телемедицины и электронного здравоохранения 2017;2:109-120. [Vladzymyrskyy A.V. Patient Initiated Direct-to-Consumer Telemedicine Consultations: First Step For a Methodology Systematization. Zhurnal telemediciny i elektronnogo zdravoohraneniya = Journal of Telemedicine and E-Health 2017;2:109-120. (In Russian)].
- Зингерман Б.В., Шкловский-Корди Н.Е., Воробьев А.И. О телемедицине «пациент-врач». Врач и информационные технологии 2017;1:61-79. [Zingerman B.V., Shklovskij-Kordi N.E., Vorob'ev A.I. About telemedicine «Patient to Doctor». Vrach i informacionnye tekhnologii = Doctor and information technology 2017;1:61-79. (In Russian)].
- Морозов С.П., Владзимирский А.В., Сименюра С.С. Качество первичных телемедицинских консультаций «пациент-врач» (по результатам тестирования телемедицинских сервисов). Врач и информационные технологии 2020;1:51-62. [Morozov S.P., Vladzymyrskyy A.V., Simenyura S.S. The quality of primary direct-to-consumer telemedicine consultations (by results of testing telemedicine services). Vrach i informacionnye tekhnologii = Doctor and information technology 2020;1:51-62. (In Russian)].
- Halpren-Ruder D, Chang AM, Hollander JE, Shah A. Quality Assurance in Telehealth: Adherence to Evidence-Based Indicators. Telemed J E Health 2019 Jul;25(7):599-603. https://doi.org/10.1089/tmj.2018.0149.
- Resneck JSJr., Abrouk M, Steuer M, Tam A, Yen A, Lee I, et al. Choice, Transparency, Coordination, and Quality Among Direct-to-Consumer Telemedicine Websites and Apps Treating Skin Disease. JAMA Dermatol 2016;152(7):768-75. https://doi.org/10.1001/jamadermatol.2016.1774.
- Shi Z, Mehrotra A, Gidengil CA, Poon SJ, Uscher-Pines L, Ray KN. Quality Of Care For Acute Respiratory Infections During Direct-To-Consumer Telemedicine Visits For Adults. Health Aff (Millwood) 2018 Dec;37(12):2014- 2023. https://doi.org/10.1377/hlthaff.2018.05091.
- Vladzymyrskyy A. Classification for methods of telemedicine efficiency investigations/E-Health. Proceedings of Med-e-Tel 2006. Luxembourg 2006. P.194-196.
- Giansanti D, Morelli S, Macellari V. Telemedicine technology assessment part II: tools for a quality control system. Telemed J E Health 2007 Apr;13(2):130-40.
- Taylor P. Evaluating telemedicine systems and services. Journal of Telemedicine and Telecare 2005;1:167-177.
- Wootton R, Vladzymyrskyy A, Zolfo M, Bonnardot L. Experience with low-cost telemedicine in three different settings. Recommendations based on a proposed framework for network performance evaluation. Glob Health Action 2011;4. https://doi.org/10.3402/gha.v4i0.7214.
- LeRouge CM, Garfield MJ, Hevner AR. Patient perspectives of telemedicine quality. Patient Prefer Adherence 2014;9:25-40.
- Kidholm K, Ekeland AG, Jensen LK, Rasmussen J, Pedersen CD, Bowes A, et al. A model for assessment of telemedicine applications: MAST. Int J Technol Assess Health Care 2012 Jan;28(1):44-51.
- Charrier N, Zarca K, Durand-Zaleski I, Calinaud C. ARS Ile de France telemedicine group. Efficacy and cost effectiveness of telemedicine for improving access to care in the Paris region: study protocols for eight trials. BMC Health Serv Res 2016 Feb 8;16:45. https://doi.org/10.1186/s12913-016-1281-1.
- Ekeland AG, Grїttland A. Assessment of mast in european patient-centered telemedicine pilots. Int J Technol Assess Health Care 2015 Jan;31(5):304-11. https://doi.org/10.1017/S0266462315000574.
- Hamour O, Smyth E, Pinnock H. Completing asthma action plans by screen-sharing in video-consultations: practical insights from a feasibility assessment. NPJ Prim Care Respir Med 2020 Oct 21;30(1):48. https://doi.org/10.1038/s41533-020-00206-8.
- Kidholm K, Clemensen J, Caffery LJ, Smith AC. The Model for Assessment of Telemedicine (MAST): A scoping review of empirical studies. J Telemed Telecare 2017 Oct;23(9):803-813. https://doi.org/10.1177/1357633X17721815.
- Moore Z, Angel D, Bjerregaard J, O'Connor T, McGuiness W, Krљger K, Rasmussen BSB, YderstrПde KB. eHealth in Wound Care: from conception to implementation. J Wound Care 2015 May 1;24(Sup5):S1-S44. https://doi.org/10.12968/jowc.2015.24.Sup5.S1.





































