Академия не поддерживает теледерматологические сервисы, которые ставят бизнес-интересы выше, чем качество и безопасность медицинской помощи пациентам.
American Academy of Dermatology and AAD Association
Еще в начале 2000-х годов сформировалось отдельное направление телемедицины, получившее название «домашняя» или «персональная» телемедицина в русскоязычной терминологии и «telehealth» в англоязычной. Это направление представляло собой преимущественно дистанционное сопровождение определенных групп пациентов на амбулаторном этапе лечения посредством различных компьютерных и телекоммуникационных технологий. Такое сопровождение включало в себя лечебные, профилактические, образовательные аспекты, патронаж, контроль состояния и выполнения манипуляций. Основными целевыми группами были лица с хроническими заболеваниями, с ограниченными возможностями, одиноко живущие люди пожилого и старческого возраста, беременные и родильницы с высоким риском, а также пациенты, получающие паллиативную терапию, перенесшие хирургические вмешательства и т.д. Тогда же были проведены значимые рандомизированные клинические испытания с выборками в десятки тысяч пациентов, подтвердившие клиническую, организационную и финансовую эффективность «домашней» телемедицины. В частности, было достоверно показано полученное благодаря применению «telehealth» снижение удельного веса осложнений, требующих неотложной помощи, частоты повторных госпитализаций, летальных исходов в группах лиц, страдающих хроническими неинфекционными заболеваниями [1-2,34].
Революционный скачок цифровых технологий, отмеченный после 2010 г., коренным образом изменил системотехническую базу телемедицины, предназначенную для персонального использования пациентом. Тотальное распространение интернета и мобильных устройств способствовало формированию принципиально новых запросов, систем отношений, возможностей и вызовов в системе здравоохранения.
Произошла концептуальная трансформация «домашней» телемедицины в «персональную», а затем, практически моментально, в «пациент-цент-рированную», которую часто называют телемедицина «пациент-врач» (английский вариант термина «direct-to-consumer/patient telemedicine»).
Методология клинической («врач-врач») телемедицины сформирована давно, ее постулаты подтверждены многочисленными научными исследованиями, соответствующие знания и навыки преподают в медицинских вузах по всему миру [2].
Ситуация с пациент-центрированной телемедициной принципиально иная.
С одной стороны, сформирован классический базис, восходящий к «домашней» телемедицине и включающий:
- телемониторинг;
- вторичные телеконсультации (в том числе, с электронной рецептурой);
- информационно-просветительское сопровождение.
Причем формы, способы и технологии реализации, а также целевые аудитории этих процедур различны, но методическая основа давно известна, достаточно верифицирована в научных исследованиях и общеупотребима.
С другой стороны, тенденцией последних лет во всем мире стали активно практикующиеся первичные телеконсультации. Имеются в виду инициированные клиентом (пациентом, его родственником, представителем и т.д.) обращения за медицинскими консультациями посредством сети Интернет. Важной особенностью является то, что консультант «видит» данного пациент впервые, какие-либо предварительные контакты или ознакомления с документацией отсутствуют.
С технологической точки зрения, первичные телеконсультации «пациент-врач» не имеют существенной специфики. Но медицинские, психологические, социальные, этические, юридические и иные особенности таких услуг требуют научного обоснования. Сейчас особенно важно накопление практического опыта и его оперативный научный анализ. Отметим, такая работа должна осуществляться исключительно под руководством квалифицированных медицинских работников организаторов здравоохранения, а индикаторами ее качества должны служить различные виды эффективности системы здравоохранения — клиническая, организационная, логистическая, а не только бизнес-результативность.
Уверены, что в современной ситуации вопрос «Допустима ли первичная телеконсультация «пациент-врач»?» полностью утратил актуальность. Ответ однозначен — да, допустима. Обратного пути нет, люди будут обращаться с «медицинскими» вопросами посредством сети Интернет до тех пор, пока облик нашей цивилизации не изменится коренным образом. Поэтому действительно важнейшим, ключевым и критичным является следующий вопрос: «Каким образом наиболее профессионально, эффективно и безопасно оказывать первичные телемедицинские консультации?».
Первичная телемедицинская консультация «пациент-врач» — это отнюдь не новая, но теперь ставшая глобальной форма взаимодействия общества и медицинских работников. В условиях доступности информации, связанной со здоровьем, на фоне отсутствий гарантий её качества особенно важно помнить древний принцип «Noli nocere!». Сказанное и обусловило цель нашей работы.
ЦЕЛЬ ИССЛЕДОВАНИЯ
Систематизировать медико-организационные аспекты методологии первичных телемедицинских консультаций «пациент-врач».
МАТЕРИАЛ И МЕТОДЫ
Исследование выполнено с применением принципа системного подхода. Проведен классический обзор литературных источников.
Критерии включения в исследование:
- научная публикация в рецензируемом издании;
- индексирование публикации в РИНЦ или PubMed;
- наличие данных о методах и исходах первичных телемедицинских консультаций, проводимых по инициативе пациентов/клиентов.
В обзор включены также документы категории «Position Statement», т.е. отражающие официальные позиции профессиональных общественных организаций, органов управления здравоохранением относительно телемедицины, в том числе, пациент-центрированной.
В рамках данной работы не рассматривались вопросы телемониторинга, трекинга, применения носимых устройств, вторичных телеконсультаций, сопровождения пациента после проведенного лечения и т.д., то есть были исключены все формы применения телемедицины, идущие вслед за очным контактом пациента и медицинского работника.
Использовали методы анализа, синтеза, графического моделирования.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Пациент-центрированная телемедицина, несомненно, стала самостоятельным явлением в рамках глобальной системы здравоохранения. Даже в условиях цифрового неравенства (как между, так и внутри стран) ее развитие неостановимо. Все больше работ ведется по систематизации опыта, унификации методологии, обеспечению качества, при этом вполне очевидны риски и объективные проблемы данного способа оказания медицинской помощи [10,17,24,26].
Анализ глобального опыта первичных телеконсультаций «пациент-врач» полностью подтвердил наш тезис о том, что, с системотехнической точки зрения, эта телемедицинская процедура не содержит ключевых особенностей или отличий, требующих особого внимания. Для ее выполнения используются вполне стандартные средства электронного документооборота и коммуникации [2].
Далее, традиционно декларируется, что особо высокая социальная значимость телемедицины состоит в обеспечении доступности и качества медицинской помощи в регионах с низкой плотностью населения. При использовании клинической телемедицины этот эффект действительно достигается, а для направления «пациент-врач» — так и остается декларацией, что было достоверно продемонстрировано при исследовании результативности сервиса «Teladoc» [33]. Для достижения требуемого эффекта необходимы не просто создание сервисов и PR-кампании, а последовательные шаги по информированию, обучению, преодолению цифрового неравенства и агрессивному маркетингу телемедицинских услуг в регионах с низкой плотностью населения и выраженным кадровым дефицитом врачей [33].
Глобальная особенность пациент-центрированной телемедицины состоит в интенсивном формировании на ее основе бизнес-проектов. С одной стороны, это ведет к росту экономических показателей, удовлетворению спроса, а с другой — повышает настороженность в отношении качества предоставляемых услуг. Именно результативность телеконсультаций «пациент-врач», оказываемых врачами крупных бизнес-проектов, наконец-то попала в поле зрение исследователей.
Группа независимых авторов изучила клиническую эффективность известного телемедицинского сервиса «Teladoc» в рамках страховой программы для 370000 из 1400000 застрахованных лиц. В течение 19 месяцев за получением первичных телеконсультаций обратились 3043 пациента, общее же число дистанционных визитов составило 4657. Для оценки эффективности использована методология HEDIS [25]. Установлено, что, по сравнению с очными приёмами, врачи сервиса демонстрируют лучшие показатели при назначении лучевых методов обследования при синдроме боли в нижних отделах спины, худшие — при диагностике фарингита и назначении антибиотиков при остром бронхите [33].
В схожем исследовании пациент-центрированного телемедицинского сервиса Питтсбургского университета также показано, что пациентам с инфекцией мочевыводящих путей при дистанционных визитах реже назначаются необходимые диагностические тесты и достоверно чаще — антибиотики. Вместе с тем, уровень повторных обращений при дистанционном и очном первичном контактах был одинаков, что позволило авторам сделать вывод — уровень качества диагностических решений и объем ошибок при обеих формах консультирования одинаков [24]. Авторы исследований сходятся во мнении о необходимости тщательной разработки методик телемедицинского взаимодействия, интеграции принятых клинических стандартов, постоянного мониторинга качества.
Тенденцией последних лет стало не только включение телемедицинских услуг бизнес-проектов в программы медицинского страхования, но и развитие пациент-центрированных сервисов при университетских клиниках и крупных больницах. Соответственно, телемедицина «пациент-врач» требует стандартизации методологии для эквивалентного, «прозрачного» и эффективного ее использования в качестве инструмента современого здравоохранения. Работы по формированию методов велись уже давно обобщались принципы, терминология, разрабатывались фрагменты клинических протоколов, решались отдельные юридические и этические вопросы [1-3,59,14,19,29,34]. Делались шаги по целостному описанию сегмента телемедицины «пациент-врач» с выделением наиболее востребованных технологии, а также их технологических и организационных особенностей, обеспечивающих включение дистанционных взаимодействий с пациентом в единое
информационное пространство здравоохранения [4]. Однако единый методический комплекс в отношении предмета нашего исследования — первичной телеконсультации «пациент-врач» — по-прежнему отсутствует.
Исходя из сказанного, можно сделать предварительные выводы:
- технические аспекты телемедицины «пациент-врач» в настоящий момент не требуют дальнейшей разработки;
- бизнес-результативность и социальная значимость первичных телеконсультаций нуждаются в дополнительном изучении и оптимизации;
- накопленный опыт имеет достаточный объем для начала формирования методологии.
В результате исследований нами впервые систематизированы и представлены в виде взаимосвязанных блоков медико-организационные аспекты методологии первичных телемедицинских консультаций «пациент-врач».
Основные методологические блоки первичных телеконсультаций «пациент-врач»:
- отбор пациентов;
- идентификация пациентов;
- телемедицинское обследование;
- результаты и документирование;
- ответственность;
- преемственность;
- типичные ошибки;
- обеспечение качества.
Реализация этих блоков возможна в рамках разработанной нами шаблонной схемы первичной телеконсультации (рис. 1).
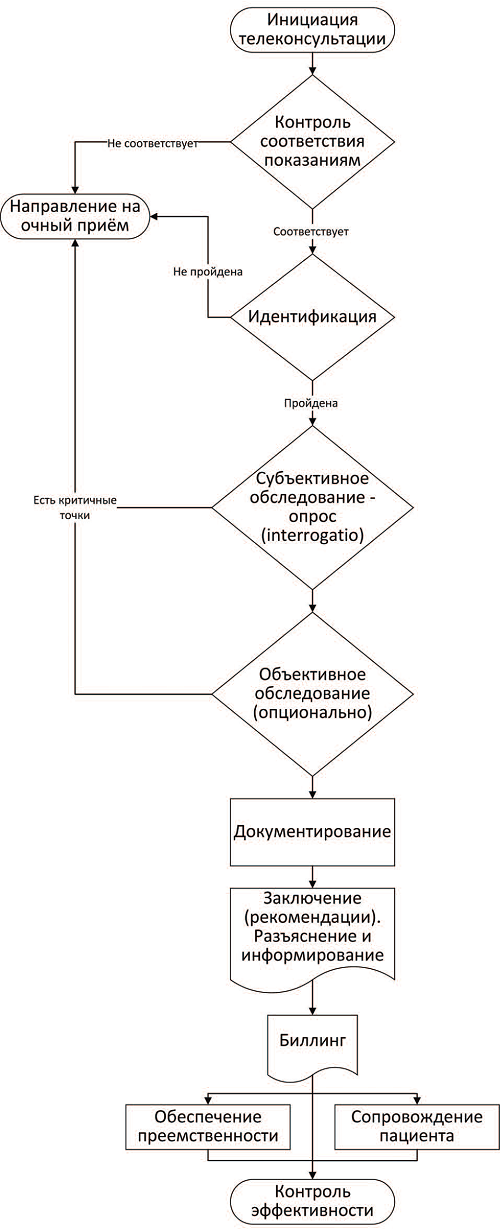
Рис. 1. Схема первичной телемедицинской консультации «пациент-врач»
Отбор пациентов
Как известно, телемедицина никогда не служила заменой врача, но расширяла возможности медицинских работников по обеспечению доступности их знаний и умений, а также — по стандартизации качества медицинской помощи. Давно разработаны и используются показания к проведению клинических телемедицинских консультаций [2]. Точно такой же подход очень интенсивно формируется и для первичных телемедицинских консультаций «пациент-врач».
Ведущие пациент-центрированные телемедицинские сервисы содержат перечни состояний, при которых допустимо и возможно проведение первичных телемедицинских консультаций «пациент-врач». Фактически — это показания к применению данного вида дистанционного взаимодействия. Под термином «состояния» понимаются жалобы, отдельные симптомы или синдромы. У тех или иных провайдеров количество состояний колеблется от 16(!) до 60.
В табл.1 приводим показания к первичным телеконсультациям «пациент-врач», которые верифицированы использованием в нескольких сервисах [13,15-16,28].
Таблица 1. Верифицированный список показаний (состояний), при которых допустимо проведение первичных телемедицинских консультаций «пациент-врач» [13,15-16,28]
| Система | Состояния | Ограничения и особенности |
|---|---|---|
| Покровная | Акне | |
| Герпес (в т.ч. генитальный) | ||
| Лишай (опоясывающий, стригущий) | ||
| Микоз | ||
| Ожоги (солнечные) | ||
| Папилломатоз | ||
| Педикулез | ||
| Сыпь | ||
| Укусы насекомых, клещевой боррелиоз | Клещевой боррелиоз -для пациентов-детей | |
| Уртикария | ||
| Чесотка | ||
| Целлюлит | ||
| Экзема | ||
| Нервная и сенсорная |
Боль в ухе | |
| Головная боль (умеренная) | ||
| Конъюнктивит | ||
| Наружный отит (инфекционный) | ||
| Дыхательная | Ангина | Рекомендовано ограничить телеконсультации по поводу воспалительных поражений дыхательных путей у лиц старше 50 лет с патологией сердечно-сосудистой системы |
| Бронхит | ||
| Грипп | ||
| Кашель | ||
| Ларингит | ||
| ОРВИ (простуда) | ||
| Синусит | ||
| Иммунная | Аллергия (на животных, сезонная) | |
| Пищеварительная | Диарея (умеренная) | |
| Опорно-двигательная | Растяжение связок (умеренное) | |
| Мочеполовая | Бактериальный вагиноз | для лиц старше 26 лет |
| Вагинальный кандидоз | для лиц старше 15 лет | |
| Гонорея | ||
| Инфекция мочевыводящих путей | Женщины, Подростки любого пола в возрасте 15-18 лет | |
| Трихомониаз | При наличии предварительно выполненных анализов | |
| Хламидиоз | При наличии предварительно выполненных анализов | |
| Репродуктивная | Контрацепция (в т.ч. экстренная) | |
| Мастит (инфекционный) | ||
| Эректильная дисфункция |
Подчеркнем, что разделение показаний по гендерно-возрастным признакам весьма поддерживается на практике. Более того, профессиональные врачебные сообщества настаивают на еще большей детализации, включающей учет анамнестических данных на фоне возрастных и гендерных характеристик [16]. Со своей стороны, полностью поддерживаем данный подход.
Примечательно, что формирование списка показаний в ведущих пациент-центрированных сервисах основано только на результатах научных исследований, посвященных сравнительному изучению дистанционной и очной форм оказания медицинской помощи. Это означает, что в перечень попадают нозологии, синдромы, ситуации, для которых достоверно доказана идентичность телемедицинской и очной диагностики, принятия решений [15]. То есть, показания для первичных телеконсультаций это вовсе не результаты теоретических «научных изысканий», известные узкому кругу профессионалов, а выверенные по канонам доказательной медицины состояния, при которых качество, результативность и безопасность очного и телемедицинского консультирования, как минимум, равнозначны. Перечни состояний представлены на сайтах пациент-центрированных телемедицинских сервисов. При подаче запроса на телеконсультацию клиенту предлагается указать одно или несколько состояний, которые являются причинами для обращения.
Отбор пациентов производится следующим образом:
- посредством предварительного телефонного интервью, проводимого средним медицинским персоналом с помощью специальных порядков (алгоритмов, скриптов);
- автоматически — путем заполнения короткой он-лайн анкеты, зачастую предваряющей создание учетной записи пользователя на портале телемедицинских консультаций;
- в перспективе — также автоматически, с помощью ботов (появились первые сообщения, не просто декларирующие, но доказывающие возможность применения чат-ботов для этого этапа [23]).
Самостоятельно ввести или указать любые жалобы и симптомы, не предусмотренные перечнем, невозможно технически. Подчеркнем — возможность обращения за первичной телеконсультацией «пациент-врач» по любому, произвольному поводу исключена.
Идентификация пациента
Полный отказ от анонимных первичных телеконсультаций «пациент-врач» — стандартный подход в мировой практике. Не исключая возможность применения электронной цифровой подписи, рассмотрим общую практику подтверждения личности пациента в пациент-центрированных телемедицинских сервисах [12-13,18,20,22,27,30-31]:
1. Первичное анкетирование:
- имя полное;
- дата рождения;
- идентификационный номер, принятый в национальном масштабе (налогоплательщика, социального страхования);
- номер полиса медицинского страхования;
- данные банковской карты;
- персональные данные, доступные из открытых источников (дополнительно).
2. Верификация личности. Видеоидентификация — стандартный метод подтверждения личности пациента [12-13,20,27,31], состоящий в том, что первичной телеконсультации (синхронной или асинхронной) предшествует короткая видеоконференция между пациентом и официальным представителем сервиса (медицинской сестрой, помощником врача, врачом-консультантом).
3. Получение от пациента информированного согласия, содержащего информацию о возможностях и ограничениях предоставляемой услуги.
Подчеркнем — анонимность первичных телеконсультаций исключена, видеоидентификация стала, фактически, стандартным методом подтверждения личности пациента.
Телемедицинское обследование
Современные интернет-технологии предоставляют широкие возможности для обмена аудио-, видео-, фотоматериалами. Тем не менее, для первичной телеконсультации «пациент-врач» основным элементом медицинского обследования является сбор жалоб, анамнеза, опрос по системам. Любые визуальные материалы, направляемые пациентом, рассматриваются как вторичные и имеющие высокие риски относительно диагностической ценности [12,32]. Их использование вовсе не исключено (а в ряде случаев обязательно), но визуализация — это вторичный элемент телемедицинского обследования в описываемой ситуации.
Итак, с профессиональной точки зрения, ключевым элементом телемедицинского обследования пациента при первичном консультировании является опрос (лат. interrogatio — вопрос), включающий выяснение:
- жалоб (с выделением основных и второстепенных, обязательным опросом по системам и органам);
- истории заболевания (anamnesis morbi);
- истории жизни (anamnesis vitae).
Опрос выполняется в полном соответствии с принципами пропедевтики, принятыми стандартами и протоколами медицинской помощи [12-13,15,18,20,22,27,30-31].
Телемедицинская форма взаимодействия не является причиной для укорочения опроса. Применение упрощенных анкет, сокращение принятых в пропедевтической медицине порядков опроса пациента — это грубейшая, фатальная методическая ошибка. Более того, в ряде случаев, это еще и правонарушение [27].
Однако практическая реализация interrogatio при первичной телеконсультации «пациент-врач» имеет свои методические особенности, которые состоят в следующем:
1. Базовые пропедевтические вопросы дополняются специальными вопросами, касающимися определенных органов, систем или состояний и предназначенными для выявления «критичных точек».
2. «Критичная точка» — жалоба или анамнестические сведения, которые являются абсолютным противопоказанием к первичной телеконсультации. После их получения врач обязан прервать дистанционную услугу и направить пациента на очный прием.
3. В зависимости от полученной информации (ответа на данный вопрос) врач может выбрать один из трех вариантов решений:
- зафиксировать информацию и перейти к следующему вопросу;
- прервать телеконсультацию и направить пациента на очный приём;
- запросить дополнительную информацию, не предусмотренную основным пропедевтическим порядком опроса.
Порядок ведения опроса оформляется в виде разветвленного алгоритма с базовыми, специальными вопросами, «критичными точками» и указаниями на запрос дополнительных данных. Иногда для обозначения алгоритма используются термины «протокол», «скрипт», «сценарий». Пример специальных вопросов, нацеленных на выявление «критичных точек», и запросов на дополнительные данные приведен в табл. 2. Мы не комментируем суть приведенных положений, поскольку это авторский опубликованный материал проекта «ZoomCare», который в данном случае служит иллюстрацией.
| Состояние «Инфекция мочевыводящих путей (женщины)» | |
|---|---|
| «Критичные точки» | Дополнительные данные — запросить и задокументировать |
| При предварительном опросе (этап отбора) | |
| Боль в животе (боковые отделы) | Дата последних месячных и были ли они в срок |
| Выделения из влагалища | |
| Гематурия без дизурии или болей в животе (боковые отделы) | Метод контрацепции, если используется |
| Болезненное мочеиспускание | |
| Подозрение на инфекцию, передающуюся половым путем | |
| Новый половой партнер в течение последнего месяца | |
| При основном опросе (этап консультации) | |
| Инфекция мочевыводящих путей (ИМП) в детстве (в анамнезе) | Результаты теста на беременность в бытовых условиях |
| Острый пиелонефрит в течение последнего года | |
| Документально подтвержденный рецидив ИМП в течение последнего года | |
| Три или более эпизодов ИМП в течение последнего года | |
| Ранее выявленный уропатоген с множественной устойчивостью | |
| Госпитализация по поводу ИМП в анамнезе | |
| Постоянный мочевой катетер | |
| Недавние инструментальные вмешательства на мочевыводящих путях | |
| Анатомо-функциональные аномалии мочевыделительной системы | |
| Антибактериальная терапия в течение последнего месяца | |
| Наличие симптомов в течение 7 и более дней до обращения за телеконсультацией | |
Таблица 2. Специфические компоненты, дополняющие базовый пропедевтический опрос в процессе первичной телемедицинской консультации «пациент-врач» (пример) [13]
В настоящее время порядок расспроса пациентов — это закрытая информация, «ноу-хау» пациент-центрированных телемедицинских сервисов. Соответственно, отсутствует возможность объективной оценки их качества, соответствия принципам пропедевтики, принятым нормативным документам и т.д. Такая ситуация неприемлема, особенно в контексте мощного «запроса» пациент-центрированных телемедицинских проектов на включение их услуг в систему обязательного медицинского страхования (ОМС).
Уверены, что простая публикация «ноу-хау» сервисов не имеет смысла, на качестве и безопасности оказываемых услуг это никак не скажется, а приведет лишь к недобросовестной конкуренции. Поэтому мы полагаем необходимой разработку унифицированного и открытого порядка ведения опроса пациента при первичной телемедицинской консультации «пациент-врач». Этот порядок должен предваряться списком состояний (показаний) и иметь четко обозначенные «критичные точки».
В окончательном варианте порядок опроса должен быть утвержден приказом федерального органа исполнительной власти; в минимально достаточном — опубликован в виде утвержденных методических рекомендаций профессиональных общественных организаций национального уровня. Возможны и промежуточные варианты — утверждение порядка региональными органами управления здравоохранением в качестве обязательного при первичных телеконсультациях исключительно жителей данного региона (такая практика существует в некоторых странах).
В таком случае деятельность пациент-центрированных телемедицинских сервисов, с позиций качества и безопасности помощи, становится «прозрачной», а ее контроль со стороны проверяющих структур, в том числе, территориальных фондов ОМС, медицинских страховых организаций и т.д., — полностью объективным.
Творческая инициатива пациент-центрирован-ных бизнес-проектов (в виде «ноу-хау») может предусматривать дополнение порядка опроса, например:
- добавление точек запроса дополнительной информации (больше данных — детальнее описание пациента — выше качество консультации — расширение возможностей оказания смежных услуг);
- добавление элементов сервисного характера, повышающих привлекательность сервиса для клиента;
- увеличение качественного наполнения рекомендаций, предоставляемых клиенту в результате телеконсультации;
- развитие системы смежных услуг — медицинских, способствующих укреплению здоровья (wellness) и т.д.;
- интеграция в сервис оригинальных способов сбора объективной диагностической информации при первичном контакте.
В целом порядок опроса можно представить в виде унифицированного алгоритма, состоящего из конечного числа базовых элементов (рис. 2).
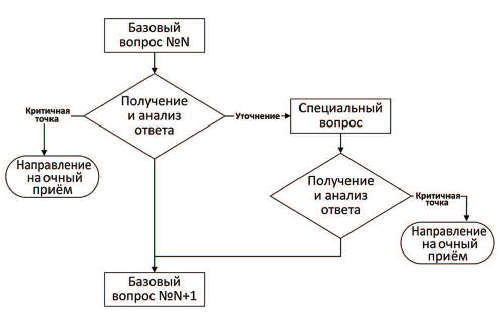
Рис. 2. Базовый элемент порядка проведения расспроса при первичной телемедицинской консультации «пациент-врач»
Порядок опроса не зависит от формы телеконсультации (синхронная или асинхронная).
По его результатам выносят субъективное суждение о состоянии пациента.
Относительно объективное суждение может быть сделано при наличии дополнительных сведений, таких как:
- статичные или динамичные изображения места болезни;
- полученные ранее медицинские документы (выписки, анализы, снимки и т.д.);
- данные персональных диагностических приборов [12-13,16,22,30,32].
Желателен доступ врача-консультанта к электронной медицинской карте пациента. Существует мнение, что в педиатрической практике доступ к более ранней медицинской документации пациента-ребенка обязателен [20].
Еще раз отметим, что все данные, присылаемые пациентом лично, подлежат критическому анализу с позиций их достоверности и диагностической ценности [12].
NB! Малейшие сомнения врача-консультанта в валидности и целостности представленных данных, в оценке состояния пациента, устойчивости и качестве работы технических средств и т.д. являются безусловным основанием для таких действий как [12-13,16,18,22,27,30,32]:
- отказ в телемедицинской консультации;
- направление пациента на очный приём.
Если по принятому клиническому протоколу (стандарту) для установления конкретного диагноза нужны физикальное, лабораторное, лучевое и другие исследования или такая необходимость выявилась в процессе телеконсультации, то врач должен:
- телеконсультацию прервать;
- пациента направить на очный прием в партнерскую медицинскую организацию, находящуюся в непосредственной близости от фактического места проживания, для проведения необходимых исследований;
- после получения нужных данных провести вторичную телеконсультацию [13,15].
В подобных ситуациях некоторые сервисы придерживаются особой ценовой политики: стоимость очного визита в партнерскую клинику приравнивается к стоимости телеконсультации [13]. В целом такой подход обеспечивает лояльность клиентов.
В случае прекращения первичной телеконсультации по факту «критичной точки» или по техническим причинам (из-за сбоев в работе оборудования, линий связи) пациента приглашают на очный прием, при этом стоимость очного визита так же приравнивают к стоимости первичной телеконсультации [13,15].
Полученные и упорядоченные данные служат основой для принятия врачебного решения и формулировки заключения.
В любой ургентной ситуации, возникшей во время первичной телеконсультации «пациент-врач», консультант обязан организовать предоставление пациенту экстренной и неотложной медицинской помощи [18,22,30]:
- обеспечить прибытие служб спасения, бригады скорой медицинской помощи;
- удостовериться, что оказание необходимой помощи начато или пациент транспортируется в медицинскую организацию;
- тщательно задокументировать эпизод, обстоятельства, в которых он произошел, время обращения в службы спасения и их прибытия, исход.
Результаты и документирование
По результатам первичной телеконсультации «пациент-врач» консультант формирует заключение, а все данные вносятся в медицинскую документацию.
Заключение может содержать [12-18,22,30]:
- предварительный диагноз;
- план дополнительных обследований;
- план лечения (на усмотрение консультанта: от общих рекомендаций вплоть до электронного рецепта);
- предложения по логистике, организации помощи;
- рекомендации по профилактике и образу жизни.
В основе врачебных решений относительно указанных выше пунктов лежат официально разработанные и признанные в государстве клинические протоколы [12-13,18,20,22,27,30-31].
NB! Лечение не назначают, если для подтверждения диагноза (по клиническому протоколу) необходимы дополнительные исследования [15].
Помимо заключения и рекомендаций пациент должен иметь возможность получить информацию о враче-консультанте, включая специализацию, стаж, опыт, информацию об аккредитации, сертификации, лицензировании работы данного медицинского работника. Соответственно, консультирующий врач должен иметь техническую возможность предоставить такую информацию при запросе пациента [12,27].
В обязанности врача-консультанта входит детальное разъяснение заключения и рекомендаций, информирование и обучение пациента [12,22,30].
Безусловно, пациент имеет полное право отказаться от рекомендаций врача. Этот факт целесообразно выяснить и зафиксировать в медицинской документации.
NB! По современным требованиям, пациент-центрированные телемедицинские сервисы обязаны вести медицинскую документацию в полном объеме в соответствии с принятой в государстве нормативно-правовой базой [20,27,31].
Процесс и результат первичной телеконсультации не только протоколируется или хранится в виде произвольных файлов, массивов данных, но обязательно отражается в установленных формах медицинской документации. Таковы условия обеспечения качества, «прозрачности», преемственности помощи [20,27,31].
Если основной рекомендацией является направление на дополнительное обследование, то методически верным будет:
- получение согласия пациента на обследование;
- запись пациента в партнерскую медицинскую организацию, находящуюся в непосредственной близости от его/ее фактического места проживания [13,15].
Запись пациента на обследование осуществляет непосредственно врач-консультант. Таким образом, достигается преемственность помощи, обеспечивается лояльность клиента, развивается эко-система сервиса, поддерживаются этические и методические принципы первичной телеконсультации.
Особо отметим следующий факт, важный для корректной организации работы пациент-центриро-ванного сервиса. При кросс-секционном, ретроспективном исследовании установлено, что пациенты в большинстве случаев не рассматривают телеконсультацию как первый шаг для очного приема. Такой вывод получен путем сравнения повторных приемов и маршрутов пациентов после 4635 «виртуальных» и «55310» «не-виртуальных» визитов [21]. Таким образом, стратегически, при организации и менеджменте пациент-центрированного телемедицинского сервиса, лидогенерация не должна рассматриваться в качестве ключевой, главной бизнес-задачи первичной телеконсультации.
Ответственность
Полная ответственность за пациента лежит на враче, оказавшем первичную телемедицинскую консультацию, и распространяется на сделанные заключения и назначения, последующее наблюдение и ведение пациента, а также на ситуации, связанные с побочными эффектами назначенных медикаментов [12,16,32].
Преемственность
Телемедицинский сервис не может существовать вне системы здравоохранения.
Это аксиома, следующая из нашего анализа всего массива данных, публикаций и документов, включенных в исследование.
Наличие механизмов, способов, путей обеспечения преемственности медицинской помощи пациенту является обязательным [12,16,18,30-32].
Предоставление первичной телемедицинской консультации должно быть скоординировано с лечащим врачом, медицинской организацией, в которой пациент постоянно получает лечение. Как минимум такая координация включает [12,22,30]:
- выяснение полного имени и места работы лечащего врача;
- предоставление копии заключения по результатам телеконсультации лечащему врачу или медицинской организации.
В идеальной ситуации врач-консультант имеет доступ к электронной медицинской карте пациента (которая формируется лечащим врачом или ответственной медицинской организацией), в эту же карту вносятся результаты телеконсультации [28].
NB! Более рациональная и распространенная методика работы подразумевает обязательное информирование лечащего врача или медицинской организации о факте проведения телеконсультации, направление копии заключения по цифровым каналам связи с соблюдением требований к безопасности [12,20,22,27,30]. Тем более, о назначении любого нового медикамента или об изменениях в существующем плане медикаментозной терапии, возникших в результате телеконсультации, непосредственный лечащий врач данного пациента должен быть проинформирован лично. Как вариант лечащему врачу должен быть предоставлен доступ к электронной медицинской карте пациента, созданной в рамках пациент-центрированного телемедицинского сервиса [12,28,32].
В экстренной или неотложной ситуации представитель пациент-центрированного телемедицинского сервиса обязан организовать и проконтролировать получение пациентом необходимой помощи. Для этого в распоряжении ответственных сотрудников сервисов и врачей-консультантов должны находится протоколы взаимодействия со службами спасения и скорой медицинской помощи для всех регионов и территорий, пациенты которых обращаются в сервис за получением первичных телеконсультаций [12,22,30,32].
Методически правильно, если первичная телеконсультация «пациент-врач» не становится дискретным явлением. Врач-консультант должен быть вовлечен в дальнейшую судьбу пациента: контролировать выполнение назначений, оценить результаты, провести вторичные очные или дистанционные приемы [12,22,30].
На сегодняшний день концептуальное видение роли и места первичных телеконсультаций «пациент-врач» в системе здравоохранения таково [16,32]:
- масштабное повышение доступности консультаций врачей-специалистов (например, дерматологов, урологов),
- эпизодическое, спорадическое применение на уровне первичной медицинской помощи, в основном в ситуациях, требующих быстрого принятия решений (первичные телеконсультации не могут заменить работу первичного уровня медико-санитарной помощи, особенно — в долгосрочной перспективе).
Типичные ошибки
В научных исследованиях качества первичных телеконсультаций «пациент-врач» определены типичные ошибки разной степени критичности и юридической значимости, которые в конечном итоге могут привести к полной дискредитации телемедицины [12,22,28,30-32]. Например, типичная ситуация, встречающаяся в 2/3 первичных телеконсультаций: при рекомендации и назначении медикаментозных препаратов женщинам врач не уточняет факт наличия беременности в данный момент времени и не предупреждает о связанных с ней побочных эффектах препарата.
Систематизация ошибок приведена в табл.3.
Таблица 3. Типичные врачебные ошибки при первичных телеконсультациях «пациент-врач»
| Ошибки | Последствия |
|---|---|
| Игнорирование базовых принципов и требований пропедевтики при опросе пациента: • применение необоснованно коротких он-лайн опросников; • отсутствие детализации жалоб и характеристик состояния |
• принципиальные ошибки в диагностике и при назначении лечения; • риски для жизни и здоровья пациента; • риск этического и юридического урона для проекта |
| Пренебрежение принципами преемственности помощи, в том числе, отсутствие: • данных о лечащем враче; • документирования телеконсультаций; • электронной медицинской карты |
• недоступность для лечащего врача информации об изменениях диагноза и назначенном лечении; • невозможность корректировки плана ведения больного |
| Отклонение от принятых клинических протоколов и стандартов: • при формулировании рекомендаций; • при назначении исследований и лечения |
• риск финансовых потерь при работе проекта в системе медицинского страхования; • снижение качества медицинской помощи |
Обеспечение качества
Ключевые пути обеспечения качества первичных телеконсультаций «пациент-врач», по мнению ряда исследователей, таковы [2,12,27,30-32]:
- соблюдение принятых клинических рекомендаций, протоколов и стандартов вне зависимости от формы предоставления помощи (очно или дистанционно);
- наличие и скрупулезное соблюдение валидного порядка телемедицинского обследования;
- обязательное этапное обучение персонала;
- формирование перечня индикаторов эффективности и их постоянный мониторинг(индикаторы характеризуют качество телемедицинского обследования, удовлетворенность пациентов, исходы и траектории);
- обеспечение отказоустойчивости технических средств.
Для телемедицинских сервисов «пациент-врач» рекомендуются такие показатели работы [22,30]:
- уровень технических сбоев;
- соотношение числа начатых и завершенных телеконсультаций;
- удовлетворенность пациента и врача;
- жалобы пациента и врача относительно организации, проведения и технического обеспечения телеконсультации;
- клиническое качество, в том числе корректность отбора пациентов для первичной телеконсультации;
- соответствие рекомендаций принятым протоколам и стандартам медицинской помощи.
Врачи и весь персонал пациент-центрирован-ного телемедицинского сервиса обязаны придерживаться общеупотребимых принципов телемедицинской этики и деонтологии [2]. Отметим, что для телемедицины «пациент-врач» разрабатываются специальные приемы и методы, направленные на повышение этичности и комфортности процесса прямого взаимодействия медицинского работника и пациента, в том числе, с учетом культурных, этнических, религиозных и иных характеристик [11]. Особо подчеркивается, что факт оплаты клиентом телеконсультации не является поводом для того, чтобы врач «шел на поводу» у пациента, корректируя свои выводы и, особенно, делая назначения медикаментозных препаратов под давлением [22,30].
На основании вышеизложенного нами сформулированы критерии качества пациент-центриро-ванного телемедицинского сервиса.
Критерии качества пациент-центрированного телемедицинского сервиса:
1. Деятельность в полном соответствии с национальным законодательством, соблюдение норм этики и деонтологии.
2. Системное обучение и повышение квалификации персонала.
3. Получение информированного согласия пациента.
4. Наличие перечня показаний (состояний), доступного для клиентов.
5. Автоматизированный контроль причин обращения за телеконсультацией на основе перечня показаний (состояний).
6. Применение валидного порядка ведения опроса пациента, доступного для экспертного контроля.
7. Формирование заключений и рекомендаций на основе принятых нормативов, клинических протоколов, стандартов медицинской помощи.
8. Ведение установленных форм медицинской документации.
9. Обеспечение преемственности, интеграция сервиса в систему здравоохранения.
10. Осознание полной ответственности за пациента.
11. Объективный контроль результатов работы.
ВЫВОДЫ
1. В результате исследования впервые систематизированы медико-организационные аспекты методологии первичных телемедицинских консультаций «пациент-врач» и сформулированы критерии качества пациент-центрированного телемедицинского сервиса.
2. Телемедицинский сервис не может существовать вне системы здравоохранения. Он должен обеспечивать и не нарушать преемственность медицинской помощи пациенту. В случае постановки нового или изменения существующего диагноза, назначения нового лечения или коррекции существующей схемы лечения информирование лечащего врача или медицинской организации, постоянно оказывающей помощь данному пациенту, обязательно. Врач-консультант должен иметь возможность контролировать результаты своих рекомендаций. В ургентной ситуации необходимо организовать и проконтролировать получение пациентом требуемой очной помощи.
3. Все этапы первичных телеконсультаций (отбор пациентов, опрос, постановка диагноза, лечение, рекомендации) должны опираться на принятые в государстве нормативы ведения медицинской документации, клинические протоколы и стандарты. С позиции методологии и клинической эффективности наиболее важна организация этапов отбора и опроса пациентов.
4. Достижение «критичной точки» в ходе телемедицинской консультации (необходимость дополнительного обследования, малейшие сомнения в валидности и целостности представленных данных, в оценке состояния пациента, устойчивости и качестве работы технических средств и т.д.) является безусловным основанием для отказа в телемедицинской консультации и направления пациента на очный приём.
5. Полная ответственность за пациента лежит на враче, оказавшем первичную телемедицинскую консультацию.
6. Представляется целесообразным постоянный мониторинг качества работы телемедицинского сервиса с использованием набора индикаторов для характеристики разных аспектов работы (технических, медицинских, этических) и удовлетворенности пациентов.
7. Клиническая результативность первичных телемедицинских консультаций «пациент-врач» по ряду параметров пока что уступает очному первичному контакту, что требует масштабной интеграции клинических протоколов и стандартов в деятельность телемедицинских сервисов, а также дальнейших научных исследований.
ЛИТЕРАТУРА
1. Атьков О.Ю., Кудряшов Ю.Ю. Персональная телемедицина. Телемедицинские и информационные технологии реабилитации и управления. М.: «Практика», 2015. 248 с.
2. Владзимирский А.В. Телемедицина: Curatio Sine Tempora et Distantia. М., 2016. 663 с.
3. Барц С.С. Стандарты ведения телемедицинской практики: пример из сестринского дела. Журнал телемедицины и электронного здравоохранения 2017; 1: 26 29.
4. Зингерман Б.В., Шкловскии-Корди Н.Е., Воробьев А.И. О телемедицине «пациент-врач». Врач и информационные технологии 2017; 1: 61 79.
5. Кудряшов Ю.Ю., Атьков О.Ю., Прохоров А.А., Довгалевский Я.П. «Домашнее лицо» персональной телемедицины. Врач и информационные технологии 2014; 1: 57 64.
6. Куценко И.В. Использование информационных технологий для оказания дерматологической помощи жителям Донецкой области. Укр журн телемед мед телемат 2004; (2)1: 80 84.
7. Черников В.П., Орлов О.И., Логинов В.А. Современная аппаратная база домашней и мобильной телемедицины. Обзор ресурсов Интернета. Серия «Практическая телемедицина». Под общей ред. академика А.И.Григорьева. Вып. 1. М.: ООО Фирма «Слово», 2001. 44с.
8. Шадеркин И.А., Цой А.А., Сивков А.В. и др. mHealth > новые возможности развития телекоммуникационных технологий в здравоохранении. Экспериментальная и клиническая урология 2015; 2: 142-148.
9. Яшин А.А., Леванов В.М., Владзимирский А.В. Пациент-центрированная телемедицина во фтизиатрии: реализация и эффективность. Здравоохранение 2016; 1: 70-77.
10. 50-state survey: Establishment of a patient-physician relationship via telemedicine. American Medical Association, 2017. 60 p. URL: https://www.ama-assn.org/sites/default/files/media-browser/specialty%20group/arc/ama-chart-telemedicine-patient-physician-relationship.pdf (Дата обращения: 03.06.2017).
11. A Concise Guide for Telemedicine Practitioners: Human Factors Quick Guide Eye Contact. The American Telemedicine Association, 2016. 7 p.
12. American Academy of Dermatology and AAD Association Position Statement on Teledermatology (approved by the Board of Directors February 22, 2002; amended by the Board of Directors May 22, 2004; November 9, 2013; August 9, 2014; May 16, 2015; March 7, 2016).URL: https://www.aad.org/Forms/Poli-cies/Uploads/PS/PS-Teledermatology.pdf (Дата обращения: 02.06.2017).
13. Brunett P.H., DiPiero A., Flores C. et al. Use of a voice and video internet technology as an alternative to in-person urgent care clinic visits. J Telemed Telecare 2015 Jun; 21(4): 219 26. doi: 10.1177/1357633X15571649. Epub 2015 Feb 19.
14. Chi N.C., Demiris G. A systematic review of telehealth tools and interventions to support family caregivers. J Telemed Telecare 2015 Jan; 21(1): 37 44.
15. Courneya P.T., Palattao K.J., Gallagher J.M. HealthPartners online clinic for simple conditions delivers savings of $88 per episode and high patient approval. Health Aff (Millwood). 2013 Feb; 32(2): 385 92. doi: 10.1377/hlthaff.2012.1157.
16. Daniel H., Sulmasy L.S. Health and Public Policy Committee of the American College of Physicians. Policy recommendations to guide the use of telemedicine in primary care settings: an American College of Physicians position paper. Ann Intern Med 2015 Nov 17; 163(10): 787 9. doi: 10.7326/M15-0498. Epub 2015 Sep 8.
17. DeJong C., Santa J., Dudley R. Websites that offer care over the Internet: Is there an access quality tradeoff? JAMA 2014; 311: 1287 1288.
18. Federation of State Medical Boards. Model policy for the appropriate use of telemedicine technologies in the practice of medicine. 2014. URL: https://www.fsmb.org/Media/Default/PDF/FSMB/Advocacy/FSMB_Telemedi-
cine_Policy.pdf (Дата обращения: 02.06.2017).
19. Fogel A.L., Sarin K.Y. A survey of direct-to-consumer teledermatology services available to US patients: explosive growth, opportunities and controversy. J Telemed Telecare http://dx.doi.org/10.1177/1357633X15624044. Published online January 4, 2016.
20. Fogel A.L., Teng J., Sarin K.Y. Direct-to-consumer teledermatology services for pediatric patients: Room for improvement. J Am Acad Dermatol 2016 Nov; 75(5): 887 888. doi: 10.1016/j.jaad.2016.08.002. Epub 2016 Sep 7.
21. Gordon A.S., Adamson W.C., DeVries A.R. Virtual Visits for Acute, Nonurgent Care: A Claims Analysis of Episode-Level Utilization. J Med Internet Res 2017 Feb 17; 19(2): e35. doi: 10.2196/jmir.6783.
22. Gough F., Budhrani S., Cohn E., et al. ATA practice guidelines for live, on-demand primary and urgent care. Telemed J E Health 2015 Mar; 21(3): 233 41. doi: 10.1089/tmj.2015.0008. Epub 2015 Feb 6.
23. Lygidakis C., Wallace P., Tersar C. et al. Download Your Doctor: Implementation of a Digitally Mediated Personal Physician Presence to Enhance Patient Engagement With a Health-Promoting Internet Application. JMIR Res Protoc 2016 Mar 4; 5(1): e36. doi: 10.2196/resprot.5232.
24. Mehrotra A., Paone S., Martich D., Albert S., Shevchik G. A comparison of care at e-visits and physician office visits for sinusitis and urinary tract infection. JAMA Intern Med 2013; 173: 72 74.
25. National Committee for Quality Assurance. HEDIS®1 2014 Vol 2: Technical update. 2013. URL:www.ncqa.org/Portals/0/HEDISQM/HEDIS2014/HEDIS_2014_Volume_2_ Technical_Update_FINAL_9.30.13.pdf (Дата обращения: 03.06.2017).
26. North F., Crane S., Stroebel R., Cha S., Edell E., Tulledge-Scheitel S. Patient-generated secure messages and eVisits on a patient portal: Are patients at risk? J Am Med Inform Assoc 2013; 20: 1143 1149.
27. North Carolina Medical Board Telemedicine Position Statement. URL: https://www.ncmedboard.org/resources-information/professional-resources/publications/forum-newsletter/article/telemedicine-position-statement (Дата обращения: 02.06.2017).
28. Pathipati A.S., Ko J.M. Implementation and evaluation of Stanford Health Care direct-care teledermatology program. SAGE Open Med. 2016 Jul 12; 4: 2050312116659089. doi: 10.1177/2050312116659089. eCollection 2016.
29. Peart J.M., Kovarik C. Direct-to-patient teledermatology practices. J Am Acad Dermatol 2015; 72: 907 909.
30. Practice guidelines for live, on demand primary and urgent care. The American Telemedicine Association, 2014. 25 p.
31. Resneck J.S.Jr., Abrouk M., Steuer M. et al. Choice, Transparency, Coordination, and Quality Among Direct-to-Consumer Telemedicine Websites and Apps Treating Skin Disease. JAMA Dermatol 2016 Jul 1; 152(7): 768 75. doi: 10.1001/jamadermatol.2016.1774.
32. Siddiqui J., Herchline T., Kahlon S. et al. Infectious Diseases Society of America Position Statement on Telehealth and Telemedicine as Applied to the Practice of Infectious Diseases. Clin Infect Dis 2017 Feb 1; 64(3): 237 242. doi: 10.1093/cid/ciw773.
33. Uscher-Pines L., Mulcahy A., Cowling D. et al. Access and Quality of Care in Direct-to-Consumer Telemedicine. Telemed J eHealth. 2016 Apr; 22(4): 282 7. doi: 10.1089/tmj.2015.0079. Epub 2015 Oct 21.
34. Wootton R. Twenty years of telemedicine in chronic disease management an evidence synthesis. J Telemed Telecare 2012 Jun; 18(4): 211 220.





































